O22 Венозные осложнения во время беременности, МКБ-10
- O22.0 Варикозное расширение вен нижних конечностей во время беременности
- O22.1 Варикозное расширение вен половых органов во время беременности
- O22.2 Поверхностный тромбофлебит во время беременности
- O22.3 Глубокий флеботромбоз во время беременности
- O22.4 Геморрой во время беременности
- O22.5 Тромбоз церебральных вен во время беременности
- O22.8 Другие венозные осложнения во время беременности
- O22.9 Венозное осложнение во время беременности неуточненное
Отредактировано: 04.02.2025
Акушерская тромбоэмболия
Определение и классификация
Венозные тромбоэмболические осложнения (ВТЭО) – собирательный термин, включающий следующие состояния:
- Тромбоэмболия лёгочной артерии (ТЭЛА, лёгочная тромбоэмболия) – эмболизация сосудов малого круга кровообращения тромбами, образовавшимися в венах большого круга кровообращения.
- Тромбоз глубоких вен (ТГВ) – наличие тромба в просвете глубокой вены, приводящее к полной или частичной её окклюзии.
- Дистальный тромбоз – тромбоз глубоких вен дистальнее подколенной.
- Проксимальный тромбоз – тромбоз подколенной, бедренной, подвздошной вен или нижней полой вены.
- Тромбоз поверхностных вен (тромбофлебит) – наличие тромба в просвете подкожной вены, сопровождающееся, как правило, признаками воспаления [1].

Формирование эмбола происходит при отрыве верхушки тромба, что может вызывать тромбоэмболические осложнения. В связи с этим венозный тромбоз классифицируют по характеру проксимальной части тромба:
- Неэмболоопасный:
- Окклюзивный – тромб полностью перекрывает просвет вены;
- Пристеночный – верхушка тромба прикреплена к стенке вены, просвет сосуда перекрыт частично.
- Эмболоопасный:
- Флотирующий – основание тромба прикреплено к стенке сосуда, верхушка свободно располагается в просвете.
Отрыв флотирующего тромба может приводить к ТЭЛА. Лёгочную тромбоэмболию классифицируют в зависимости от объёма поражения сосудистого русла [2].

Вероятность ВТЭО во время беременности возрастает при наличии тромбофилии, которая подразделяется на:
- врождённую – из-за мутаций генов фактора свёртывания (например, мутации фактора V Лейдена и протромбина G20210A),
- приобретённую – в связи с антифосфолипидным синдромом (АФС) [3].
От природы тромбофилии зависит степень риска ВТЭО [1, 3].

Этиология и патогенез
В норме коагуляционный гемостаз активируется при повреждении сосудистой стенки и высвобождении тканевого фактора из субэндотелиальной ткани. Связываясь с фактором свёртывания VIIa (активированным), тканевый фактор катализирует активацию факторов IX и X. Впоследствии разворачивается каскад реакций, приводящий к образованию фибрина.
Параллельно с процессами коагуляции запускаются механизмы антикоагуляции и фибринолиза, что препятствует излишнему распространению тромба. Равновесие между противоположно направленными процессами достигается благодаря взаимной регуляции:
- Неповреждённые эндотелиоциты продуцируют оксид азота и простациклины, которые препятствуют адгезии тромбоцитов;
- Тромбомодулин на поверхности здоровых эндотелиоцитов модулирует активность тромбина, придавая ему способность активировать протеины C и S;
- Фактор свёртывания X и тромбин стимулируют выделение тканевого активатора плазминогена (ТАП) неповреждёнными эндотелиоцитами.
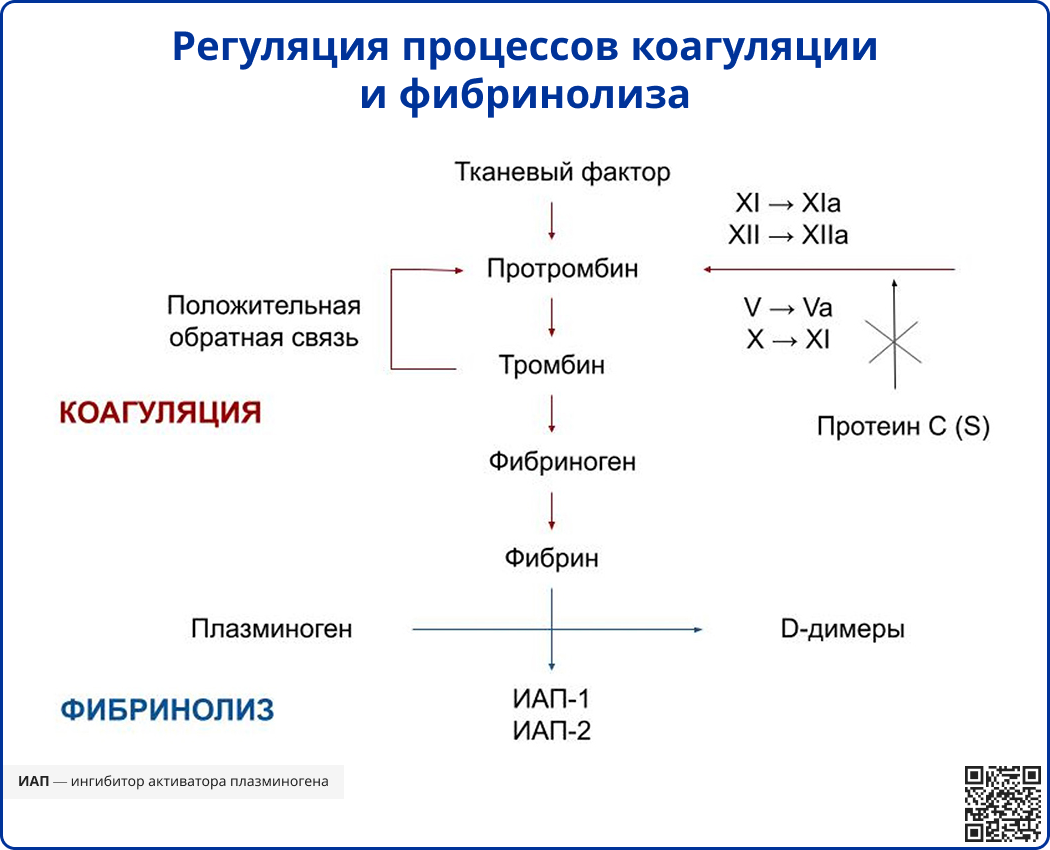
Cunningham F.G., Leveno K.J., Bloom S.L., Dashe J.S. et al. Williams Obstetrics 26th Ed. McGraw-Hill Education. 2022.
Нарушение равновесия возможно при повреждении большой площади эндотелия, при недостатке или избытке факторов свёртывающей и противосвёртывающей систем крови. У здоровых беременных женщин наблюдается повышенная склонность к тромбообразованию за счёт следующих изменений:
- Повышается концентрация факторов свёртывания I, VII, VIII, IX, X, XII в плазме крови;
- Параллельно повышается выработка плазминогена, но также и ингибиторов активатора плазминогена 1 и 2 (ИАП-1, ИАП-2), в результате чего общая активность плазмина снижается;
- Количество тромбоцитов снижается на 10% по сравнению с показателями до беременности, но склонность тромбоцитов к активации повышается;
- Снижается выработка протеина C [1, 4, 5, 6, 7].
Описанные изменения приводят к повышенной, но компенсированной склонности к повышенному внутрисосудистому свёртыванию. Вероятно, это защитный механизм, предотвращающий кровоизлияния в плаценту [4].
Беременность сопряжена с рядом дополнительных предпосылок к ВТЭО:
- Нарушается отток из вен нижних конечностей и таза, т.к. увеличенная матка сдавливает сосуды;
- Под действием прогестерона снижается тонус венозной стенки, происходит вазодилатация [1].
Таким образом, в течение беременности, родов и послеродового периода равновесие коагуляционной системы крови смещается в сторону гиперкоагуляции. К венозному тромбозу могут привести как внутренние, так и внешние триггеры, в числе которых:
- врождённая или приобретённая тромбофилия,
- дегидратация,
- акушерские кровотечения, например, преждевременная отслойка плаценты,
- эмболизация околоплодными водами, т.к. содержащийся в них муцин активирует фактор свёртывания X,
- эндотоксины грамотрицательных бактерий,
- экзотоксины грамположительных бактерий [4].
ТЭЛА в 90% случаев развивается как осложнение тромбоза глубоких вен нижних конечностей, таза, почек и нижней полой вены. Источником эмбола служит флотирующий тромб, верхушка которого может оторваться при колебании венозного давления: при ходьбе, кашле, дефекации. Наиболее высока вероятность отрыва тромба в первые 3-4 суток после его образования. Через 5-6 дней развивается воспаление интимы сосудистой стенки, и фиксация сгустка становится более прочной.
Окклюзия лёгочных артерий влечёт за собой резкое повышение постнагрузки на правые отделы сердца и нарушение газообмена. Происходит шунтирование крови в малом кругу кровообращения, из-за чего снижается напряжение кислорода в артериальной крови. Гипертензия в правых отделах сердца и гипотензия в левых приводит к снижению аортокоронарно-венозного градиента, что в совокупности с гипоксемией ведёт к кислородной недостаточности миокарда и может стать причиной левожелудочковой недостаточности.
Тромбоэмболия мелких ветвей лёгочных артерий, как правило, не вызывает значительных гемодинамических и дыхательных нарушений. В качестве осложнения возможно развитие вторичной инфарктной пневмонии [1, 4].
Клиническая картина
Симптомы ВТЭО зависят от локализации процесса, степени окклюзии вены и компенсаторных возможностей коллатерального кровотока.
Симптомы тромбофлебита поверхностных вен нижних конечностей:
- боль по ходу поражённых вен,
- полоса гиперемии в проекции поражённой вены,
- местное повышение температуры кожных покровов,
- дискомфорт при ходьбе,
- при пальпации – шнуровидный, плотный, резко болезненный тяж,
- гипертермия 37-38,5°C,
- учащение пульса до 100 ударов в минуту и более,
- озноб,
- общее недомогание.
Тромбоз глубоких вен может протекать бессимптомно, если венозный отток сохраняется в значительной степени. При нарушении венозного оттока развиваются следующие симптомы:
- отёк конечности либо её части,
- распирающие боли в конечности, усиливающиеся при её опущении,
- цианоз кожных покровов,
- усиление рисунка подкожных вен,
- боль при пальпации икроножных мышц и по ходу сосудисто-нервного пучка,
- нарушение функции конечности.
Клиническая картина ТЭЛА зависит от объёма поражения сосудистого русла и может включать:
- внезапно возникшую одышку,
- потерю сознания,
- коллапс,
- тахикардию,
- боли за грудиной,
- бледность или цианоз кожных покровов,
- набухание шейных вен,
- тахипноэ,
- тахикардию,
- снижение артериального давления.
Через несколько дней после эмболии периферических лёгочных артерий могут возникать кашель, плевральные боли, кровохарканье.
Диагностика
Сбор анамнеза и физикальное обследование
При сборе анамнеза рекомендуется уточнить наличие факторов, предрасполагающих к развитию ВТЭО:
- варикозная болезнь,
- оперативные вмешательства, перенесённые за последний год,
- недавнее родоразрешение,
- начало приёма оральных контрацептивов в последние 3-6 месяцев (более долгий приём не повышает риск ВТЭО),
- отягощённый семейный анамнез: хотя бы один эпизод ВТЭО у родственников первой степени родства.
Физикальное обследование включает осмотр и пальпацию нижних конечностей для выявления локальной гиперемии, гипертермии, болезненности по ходу поражённой вены, цианоза и отёка конечности. Для выявления тромбоза глубоких вен проводят следующие тесты:
- определение симптома Хоманса – боль в икроножных мышцах при тыльном сгибании стопы в голеностопном суставе,
- определение симптома Мозеса – боль в икроножных мышцах при их сдавлении в переднезаднем направлении.
При подозрении на ТЭЛА рекомендуется оценить частоту сердечных сокращений (ЧСС) и артериального давления (АД), оценить состояние вен нижних конечностей для выявления признаков тромбоза.
Вероятность ТЭЛА оценивают с помощью модифицированного индекса Geneva.
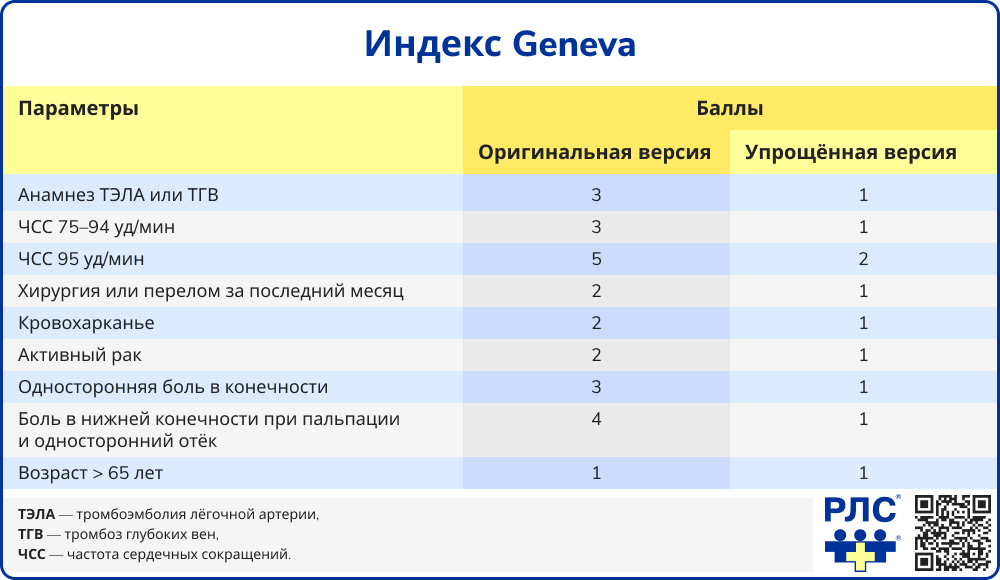

Вероятность летального исхода в течение 30 дней после ТЭЛА у женщин во время беременности и в послеродовом периоде оценивают с помощью индекса PESI.


Лабораторные исследования
В целях скрининга геморрагических и тромботических осложнений всем беременным женщинам дважды проводят исследование коагулограммы: при первом визите и перед родами (на сроке 37 недель).
ВТЭО в анамнезе служит показанием для проведения скрининга на тромбофилии во время прегравидарной подготовки. Необходимые исследования включают:
- определение активности антитромбина в крови,
- исследование уровня протеина C в крови,
- определение активности протеина S в крови,
- молекулярно-генетическое исследование мутации G1691A в гене фактора V (мутация Лейден в факторе V свертывания),
- определение полиморфизма G20210A протромбина в гене фактора II свертывания крови.
Первые три исследования из этого списка рекомендуется проводить строго вне беременности, т.к. сама беременность влияет на результаты тестирования. При этом, точные референсные значения протеина S для беременных отсутствуют из-за физиологических изменений в коагуляционной системе во время беременности.
Если ВТЭО возникает во время беременности, следует определить содержание в крови:
- антител к кардиолипину,
- антител к бета-2 гликопротеину.
Определение концентрации D-димера не рекомендуется для диагностики ВТЭО во время беременности, родов и послеродового периода, т.к. данный показатель значительно повышается даже при нормальном течении беременности и не имеет диагностической значимости.
Инструментальная диагностика
Для диагностики тромбоза поверхностных вен используют дуплексное сканирование вен. Для диагностики тромбоза глубоких вен – триплексное сканирование.
Если триплексное сканирование не позволяет определить проксимальную границу тромбоза илеокавального сегмента, дополнительно рекомендована флебография нижней полой вены.
Спиральная компьютерная томография (КТ) назначается также для определения проксимальных границ тромбоза подвздошных и нижней полой вен и для диагностики тромбоза глубоких вен малого таза.
Для уточнения тяжести ТЭЛА дополнительно назначают следующие инструментальные исследования:
- электрокардиография (ЭКГ),
- рентгенография лёгких,
- эхокардиография,
- КТ органов грудной полости с внутривенным болюсным контрастированием, мультипланарной и трехмерной реконструкцией,
- при трудностях диагностики – ангиография лёгочной артерии и её ветвей.
Решение о проведении рентгенографии или компьютерной томографии у беременных женщин принимают с учётом угрозы для жизни матери и плода, срока беременности. КТ органов грудной клетки создаёт меньшую лучевую нагрузку, чем ангиопульмонография, и потому из двух методов является более предпочтительным для беременных пациенток. При наличии технических возможностей данные исследования могут быть заменены перфузионной сцинтиграфией или МСКТ ангиопульмонографией, т.к. эти исследования связаны с низкой радиационной нагрузкой на плод.
Лечение
Медикаментозное лечение
Острый тромбоз во время беременности служит показанием для госпитализации в стационар III уровня.
В качестве первой линии терапии ВТЭО во время беременности рекомендованы низкомолекулярные гепарины (НМГ) в терапевтических дозах. При отсутствии противопоказаний лечение следует назначать до верификации диагноза. Для исключения гепарин-индуцированной тромбоцитопении необходимо определить уровень тромбоцитов до начала терапии и через неделю после старта лечения. Терапию НМГ продолжают на протяжении всей беременности и в течение 6 недель после родов.
НМГ также назначают в терапевтических дозах пациенткам с врождённым или приобретённым дефицитом антитромбина непосредственно перед прерыванием беременности, родоразрешением и в послеродовом периоде.
Почечная недостаточность со снижением СКФ менее 30 мл/мин является противопоказанием для приёма НМГ. В подобных ситуациях рекомендуется назначать гепарин натрия. Для оценки терапевтического эффекта при применении гепарина натрия рекомендован контроль АЧТВ.
При высоком риске кровотечений на фоне приёма НМГ или гепарина натрия, например, при необходимости инвазивного вмешательства, для инактивации препаратов вводят протамина сульфат из расчёта 1 мг на 100 ЕД НГ и НМГ под контролем АПТВ.
У женщин с механическими клапанами сердца риск тромбоэмболических осложнений остаётся высоким даже при использовании НМГ. Таким пациенткам рекомендован приём варфарина, который заменяют на НМГ или гепарин натрия в период с 6 до 13 недель беременности, когда риск тератогенного воздействия наиболее высок. После 29 недели беременности также необходимо рассмотреть замену варфарина на НМГ для снижения риска кровотечений во время родоразрешения. При развитии родовой деятельности или необходимости экстренного кесарева сечения у пациентки, получающей варфарин, следует оценить уровень МНО и при необходимости восполнить дефицит витамина К препаратами протромбинового комплекса.
При непереносимости гепаринов или выявлении гепарин-индуцированной тромбоцитопении в качестве альтернативного препарата назначают фондапаринукс натрия.
Лечение ТЭЛА у беременных пациенток включает следующие мероприятия:
- внутривенное введение гепарина натрия,
- кислородотерапия – при SaO2 < 90%,
- при возникновении острой правожелудочковой недостаточности: вазопрессорная и инотропная терапия, механическая поддержка кровообращения,
- тромболизис – по решению междисциплинарного консилиума; вне беременности абсолютным показанием служит массивная ТЭЛА с выраженными гемодинамическими нарушениями.
Хирургическое лечение

Пациенткам, перенесшим ТГВ, рекомендовано длительное ношение компрессионного трикотажа 2-3 класса компрессии для профилактики посттромботического синдрома и рецидива тромбоза.
Список литературы
- Российское общество акушеров-гинекологов. Клинические рекомендации “Венозные осложнения во время беременности и послеродовом периоде. Акушерская тромбоэмболия”. 2021.
- Российские клинические рекомендации по диагностике, лечению и профилактике венозных тромбоэмболических осложнений. Флебология т. 9, выпуск 2, N 4, 2015.
- ACOG Practice Bulletin No. 197: Inherited Thrombophilias in Pregnancy. Obstetrics & Gynecology: July 2018 – Volume 132 – Issue 1 – p e18-e34.
- Williams Obstetrics 26th Ed. 2022.
- Kohlhepp L.M. et al. Physiological changes during pregnancy//Anaesthesist. 2018. Vol. 67, N 5. P. 383-396.
- Hale SA, Sobel B, Benvenuto A, et al: Coagulation and fibrinolytic system protein profiles in women with normal pregnancies and pregnancies complicated by hypertension. Pregnancy Hypertens 2(2):152, 2012.
- Kenny L, McCrae K, Cunningham FG: Platelets, coagulation, and the liver. In Taylor R, Roberts JM, Cunningham FG (eds): Chesley’s Hypertension in Pregnancy, 4th ed. Amsterdam, Academic Press, 2015.
Описание проверено экспертом
Статьи по теме Акушерство и гинекология
- Аномальные маточные кровотечения
- Дисменорея
- Преэклампсия
- HELLP-синдром
- Синдром предменструального напряжения
- Аменорея и олигоменорея
- Менопауза и климактерический синдром
- Инфекции мочевыводящих путей при беременности
- Хламидийная инфекция
- Гонококковая инфекция
- Урогенитальный трихомониаз
- Синдром гиперстимуляции яичников
- Врожденная дисфункция коры надпочечников
- Полипы эндометрия
- Доброкачественная дисплазия молочной железы
- Воспалительные заболевания молочных желез
- Эндометриоз
- Сифилис
- Синдром поликистозных яичников
- Миома матки
Статьи по теме Кардиология
- Острый инфаркт миокарда
- Инфекционный эндокардит
- Миокардит
- Синдром слабости синусового узла
- Атриовентрикулярная блокада
- Внутрижелудочковая блокада
- Митральный стеноз
- Гипертрофическая кардиомиопатия
- Желудочковая тахикардия
- Внезапная остановка сердца
- Хроническая сердечная недостаточность
- Ожирение
- Тромбоэмболия легочной артерии
Болезни в статье:
- I26 Легочная эмболия
- O22.3 Глубокий флеботромбоз во время беременности
- O22.8 Другие венозные осложнения во время беременности
- D68 Другие нарушения свертываемости
- O45 Преждевременная отслойка плаценты [abruptio placentae]
- O88.1 Эмболия амниотической жидкостью
- I50.1 Левожелудочковая недостаточность
- J18 Пневмония без уточнения возбудителя
- I83 Варикозное расширение вен нижних конечностей
- N17-N19 Почечная недостаточность
Оцените статью:
- Тромбозы вен при беременности
Полужирным шрифтом выделены лекарства, входящие в справочники текущего года. Рядом с названием препарата может быть указан ежегодный уровень индекса информационного спроса (показатель, который отражает степень интереса потребителей к информации о лекарстве).




