K76.0 Жировая дегенерация печени, не классифицированная в других рубриках, МКБ-10
Отредактировано: 03.02.2025
Метаболически ассоциированная жировая болезнь печени
Определение
Неалкогольная жировая болезнь печени (НАЖБП) – хроническое заболевание печени, связанное с метаболической дисфункцией, при котором более 5% гепатоцитов определяется макровезикулярный стеатоз [1].
В 2023 году международная группа экспертов в составе глобального Дельфийского консенсуса пришла к соглашению о новой номенклатуре группы заболеваний печени, в том числе и НАЖБП. Согласно этой номенклатуре, был определен «зонтичный» термин «жировая болезнь печени» (steatotic liver disease, SLD) [2]. Это, в большей степени, патоморфологическое определение, которое описывает состояние стеатоза печени, диагностированное визуализирующими методиками, либо при изучении ткани печени, полученной при биопсии.
Термин «жировая болезнь печени» акцентирует внимание на полиэтиологичности состояния и объединяет ряд нозологических форм:
- Метаболически ассоциированная жировая болезнь печени, которая может протекать как метаболически ассоциированный стеатоз печени (МАС) и метаболически ассоциированный стеатогепатит (МАСГ);
- Метаболически ассоциированная жировая болезнь печени в сочетании с употреблением избыточного употребления алкоголя (МетАБП);
- Алкогольная болезнь печени (АБП);
- Жировая болезнь печени специфической этиологии, которая включает лекарственно-индуцированные поражения печени, моногенные заболевания (например, болезнь Вильсона-Коновалова) и поражения печени инфекционной (например, ассоциированное с вирусным гепатитом С или инфекцией вирусом иммунодефицита человека), аутоиммунной или другой этиологии;
- Идиопатическая жировая болезнь печени.
Термин МАЖБП подчеркивает сочетание стеатоза печени с факторами кардиометаболического риска. Согласно последним клиническим рекомендациям [1] в российской официальной документации термины МАЖБП и НАЖБП, равно как МАСГ и НАСГ (неалкогольный стеатогепатит), считаются эквивалентными.
_1.png)
Источник: Kanwal F. et al. Metabolic dysfunction–associated steatotic liver disease: Update and impact of new nomenclature on the American Association for the Study of Liver Diseases practice guidance on nonalcoholic fatty liver disease //Hepatology. – 2024. – Т. 79. – №. 5. – С. 1212-1219
Классификация
Существует два фенотипа МАЖБП, которые различаются патоморфологическими характеристиками, прогнозом и тяжестью течения заболевания:
- Метаболически ассоциированный стеатоз печени (МАС), или простой стеатоз. Воспаление и фиброз отсутствуют. Примечательно, что стеатоз в этом случае сам по себе является фактором кардиометаболического риска. МАС способен прогрессировать до стадии фиброза, однако это происходит с меньшей скоростью, чем при МАСГ.
- Метаболически ассоциированный стеатогепатит (МАСГ). Помимо стеатоза развивается внутридольковое воспаление, баллонная дистрофия и некроз гепатоцитов, а также персинусоидальный и перицентральный фиброз. Отмечается высокий риск прогрессии до цирроза печени и развития гепатоцеллюлярной карциномы [3].
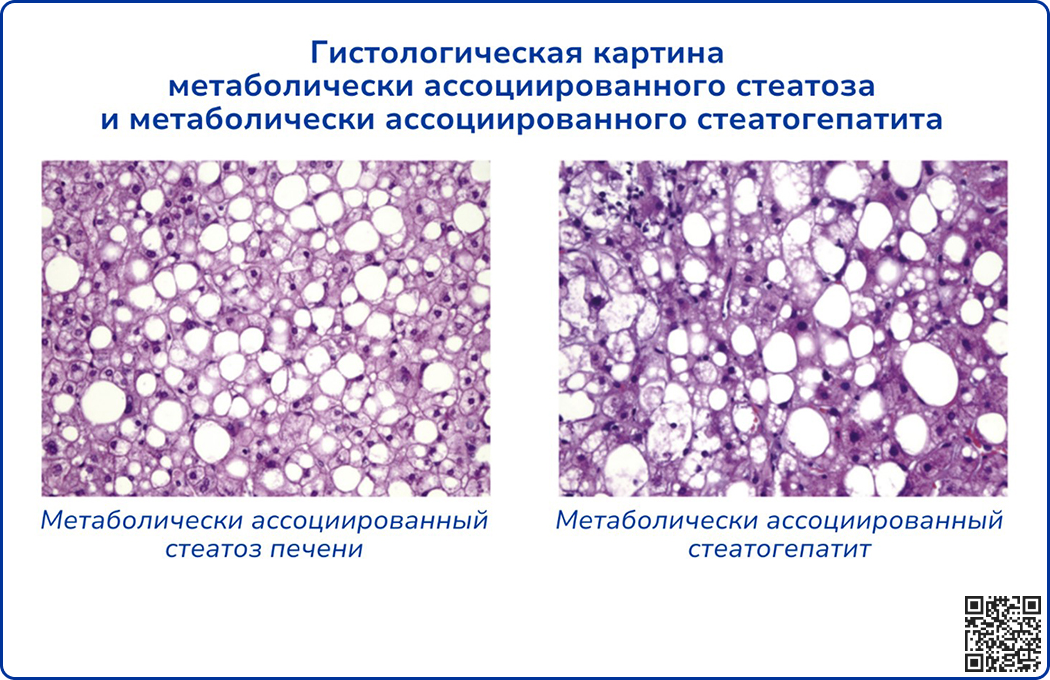
Источник: Sleisenger and Fordtran’s Gastrointestinal and L - 9780323609623 [Электронный ресурс] // US Elsevier Health. URL: https://www.us.elsevierhealth.com/sleisenger-and-fordtrans-gastrointestinal-and-liver-disease-2-volume-set-9780323609623.html (Дата обращения: 01.02.2024).
Этиология и патогенез
В настоящее время мировое научное сообщество считает, что МАЖБП имеет мультифакторную этиологию. Ключевое влияние в патогенезе заболевания оказывают следующие факторы:
- Ожирение и инсулинорезистентность, развивающаяся на фоне высокоуглеводной диеты. Инсулинорезистентность приводит к развитию гипергликемии, глюкотоксичности, усилению глюконеогенеза и нарушению регуляции гликогенеза в гепатоцитах, что формирует порочный круг. Из-за инсулинорезистентности адипоциты жировой ткани не способны поглощать глюкозу, что компенсаторно усиливает липолиз триглицеридов и увеличивает содержание продуктов их распада – свободных жирных кислот – в крови. С кровотоком избыточное количество свободных жирных кислот попадает в печень, что провоцирует развитие стеатоза. Кроме того, инсулинорезистентность стимулирует синтез и секрецию дипептидилпептидазы 4-го типа (ДПП-4). ДПП-4 вызывает воспалительную реакцию в жировой ткани, что увеличивает продукцию провоспалительных цитокинов. Развивается системное воспаление [1].
- Нарушение системы аутофагии – лизосомальной деградации дисфункциональных или избыточных клеточных органелл. Это нарушает нормальное функционирование гепатоцитов и приводит к их деградации [3].
- Окислительный стресс и митохондриальная дисфункция гепатоцитов, обусловленные избыточным поступлением свободных жирных кислот и активацией их пероксисомного окисления. В результате избытка свободных жирных активируется перекисное окисление липидов и продукция активных форм кислорода, которые оказывают повреждающее действие на гепатоциты [3].
- Дисбаланс кишечной микробиоты опосредованно может приводить к инсулинорезистентности, а также повреждению кишечного эпителия и попаданию микроорганизмов, а также продуктов их метаболизма в портальный кровоток [4, 5].
- Гипотиреоз. Накопление жира в гепатоцитах провоцирует нарушение локальной трансформации Т4 в активную форму – Т3. Из-за этого подавляются местные эффекты Т3: снижается утилизация жирных кислот, активируется воспалительная реакция [6].
- Генетическая предрасположенность. Были проведены исследования, результаты которых указывают на то, что полиморфизм rs738409 в гене PNPLA3 и полиморфизм rs58542926 в гене TM6SF2 ассоциированы с развитием МАЖБП [1].
Совокупность указанных факторов приводит к развитию стеатоза печени, воспалению и повреждению гепатоцитов. Это сопровождается активацией звездчатых клеток печени, или клеток Ито. Это выражается в их повышенной пролиферации и переходе из неактивного в активированное состояние – трансформацией в миофибробласты. Они синтезируют компоненты межклеточного матрикса, а также тканевый ингибитор металлопротеиназ 1, подавляющий разрушение коллагеновых волокон. Таким образом развивается фиброз печени, при котором поврежденная паренхима замещается фиброзной, или рубцовой тканью [3].
Клиническая картина
МАЖБП характеризуется слабо выраженной клинической картиной и практически бессимптомным течением. Иногда пациенты отмечают ощущение дискомфорта и тяжести в правом подреберье. Поэтому необходимо уточнять наличие факторов кардиометаболического риска.
Диагностика
Учитывая отсутствие характерных жалоб, врачу важно обратить внимание на сочетание факторов кардиометаболического риска.

По данным последних исследований, при диагностике ожирения рекомендуется оценивать не только индекс массы тела (ИМТ), но и ряд других показателей, например, окружность талии. Это связано с тем, что существует отдельный фенотип пациентов – метаболически тучные люди с нормальным весом (metabolically obese, normal-weight (MONW)), или пациенты с МАЖБП и нормальным ИМТ [7].
Для подтверждения диагноза МАЖБП рекомендуется провести гистологическое исследование биоптата печени, либо одно из визуализирующих исследований:
- транзиентная эластография (FibroScan) с измерением параметра контролируемого затухания ультразвука (controlled attenuation parameter (CAP)),
- магнитно-резонансная томография (МРТ) органов брюшной полости с определением фракции жира в печени (proton density fat fraction (PDFF)).
Эти методы применимы для подтверждения метаболически ассоциированного стеатоза, однако для определения стеатогепатита важно патоморфологическое исследование – биопсия печени (чрескожная, пункционная или лапароскопическая). При этом одновременно должны быть диагностированы стеатоз, баллонная дистрофия и лобулярное воспаление [1, 8].
Таким образом, диагноз МАЖБП устанавливается при соблюдении следующих критериев:
- Наличие 1 и более факторов кардиометаболического риска;
- Подтверждение стеатоза печени или стеатогепатита по данным биопсии печени либо визуализирующих исследований;
- Исключение жировой болезни печени другой этиологии [1].
Лечение
Разработано 2 основных принципа ведения пациентов с МАЖБП:
- Регресс стеатоза, стеатогепатита и фиброза печени;
- Снижение кардиометаболических факторов риска.
Тактика контроля кардиометаболических рисков определяется для каждого пациента в индивидуальном порядке в зависимости от клинической ситуации.
Ключевым направлением лечения и профилактики НАЖБП является модификация образа жизни: повышение уровня физической активности, следование средиземноморскому типу питания и отказ от алкоголя.
Рекомендуемый уровень физической активности при НАЖБП определяется как:
- аэробная физическая активность умеренной интенсивности не менее 150-300 мин в неделю (т.е. такая физическая активность, при которой увеличивается ЧСС, но при этом возможно вести беседу),
- аэробная физической активности высокой интенсивности не менее 75-150 мин в неделю (т.е. такая физическая активность, при которой значительно увеличивается ЧСС, ЧДД, происходит потоотделение),
- сочетание физической нагрузки средней и высокой интенсивности в течение недели [9].
Средиземноморский тип питания включает умеренное потребление углеводов, жиров и белков с преобладанием здоровых жиров и клетчатки:
- Рекомендованное соотношение макронутриентов: углеводы – 60% рациона, жиры – 30%, белки – 20%;
- Преобладание овощей, фруктов, орехов, бобовых культур, цельного зерна, рыбы и морепродуктов, оливкового масла;
- Низкий уровень потребления молочных продуктов, мяса, мясных продуктов [1].
_1.png)
Медикаментозная терапия МАЖБП показана при развитии стеатогепатита и прогрессирующего фиброза. Для лечения применяются:
- Ресметиром – селективный бета-агонист рецепторов гормонов щитовидной железы (β-рецепторов гормонов щитовидной железы, THR-β). Этот препарат находится на стадии клинических испытаний, но показывает не только биохимическую (снижение уровней АЛТ, АСТ, ГГТ), но и гистологическую активность (снижение воспалительной активности при МАСГ, регресс фиброза) [10];
- Урсодезоксихолевая кислота. На данный момент не выявлено достоверных признаков снижения гистологической активности заболевания при приеме урсодезоксихолевой кислоты, однако доказано снижение биохимической активности МАЖБП [1, 8].
Дополнительно могут быть назначены статины, глифлозины (ингибиторы натрий-глюкозного котранспортера 2 типа), агонисты глюкагонподобного пептида 1, однако их гистологическая активность в отношении стеатогепатита не была доказана [1, 8].
Список литературы
- Клинические рекомендации Российской ассоциации эндокринологов, Российской Гастроэнтерологической Ассоциации, Общероссийской общественной организации "Российское научное медицинское общество терапевтов", Общероссийской общественной организации «Российская ассоциация геронтологов и гериатров», Российского общества по изучению печени, Российского общества профилактики неинфекционных заболеваний, Национального общества профилактической кардиологии «Неалкогольная жировая болезнь печени» М.: 2024
- Rinella M. E. et al. AASLD Practice Guidance on the clinical assessment and management of nonalcoholic fatty liver disease //Hepatology. – 2023. – Т. 77. – №. 5. – С. 1797-1835.
- Sleisenger and Fordtran’s Gastrointestinal and L - 9780323609623 [Электронный ресурс] // US Elsevier Health. URL: https://www.us.elsevierhealth.com/sleisenger-and-fordtrans-gastrointestinal-and-liver-disease-2-volume-set-9780323609623.html (Дата обращения: 01.02.2024).
- Li Z. et al. The crosstalk between gut microbiota and bile acids promotes the development of non-alcoholic fatty liver disease //Microorganisms. – 2023. – Т. 11. – №. 8. – С. 2059.
- Clemente M. G. et al. Pediatric non-alcoholic fatty liver disease: Recent solutions, unresolved issues, and future research directions //World journal of gastroenterology. – 2016. – Т. 22. – №. 36. – С. 8078.
- Marschner R. A. et al. Influence of altered thyroid hormone mechanisms in the progression of metabolic dysfunction associated with fatty liver disease (MAFLD): a systematic review //Metabolites. – 2022. – Т. 12. – №. 8. – С. 675.
- Almomani A. et al. Epidemiology and prevalence of lean nonalcoholic fatty liver disease and associated cirrhosis, hepatocellular carcinoma, and cardiovascular outcomes in the United States: a population‐based study and review of literature //Journal of Gastroenterology and Hepatology. – 2023. – Т. 38. – №. 2. – С. 269-273.
- European Association for the Study of the Liver (EASL), European Association for the Study of Diabetes (EASD), European Association for the Study of Obesity (EASO). EASL-EASD-EASO Clinical Practice Guidelines on the management of metabolic dysfunction-associated steatotic liver disease (MASLD) //Obesity Facts. – 2024. – Т. 17. – №. 4. – С. 374-443.
- Younossi Z. M., Corey K. E., Lim J. K. AGA clinical practice update on lifestyle modification using diet and exercise to achieve weight loss in the management of nonalcoholic fatty liver disease: expert review //Gastroenterology. – 2021. – Т. 160. – №. 3. – С. 912-918.
- Harrison S. A. et al. A phase 3, randomized, controlled trial of resmetirom in NASH with liver fibrosis //New England Journal of Medicine. – 2024. – Т. 390. – №. 6. – С. 497-509.
Описание проверено экспертом
Статьи по теме Гастроэнтерология
- Вирусный гепатит Е
- Инфекция Helicobacter pylori
- Хронический вирусный гепатит С
- Аскаридоз
- Фасциолез
- Энтеробиоз
- Болезнь Крона
- Язвенный колит
- Эозинофильный эзофагит
- Целиакия
- Запор
- Синдром раздраженного кишечника
- Гастроэзофагеальная рефлюксная болезнь
- Редкий дебют системной красной волчанки – острый панкреатит: описание случая
- Связь между ингибиторами протонной помпы и заболеваниями почек
- Постхолецистэктомическая диарея
- Акотиамид и функциональная диспепсия: данные систематического обзора и мета-анализов
- Как H. pylori влияет на человека, и может ли человек повлиять на неё?
- Helicobacter pylori и колоректальный рак: данные научного исследования
- Эрозивный эзофагит: 5 тезисов, которые нужно знать врачу и пациенту
- Практические подходы к диагностике и лечению вздутия живота
Болезни в статье:
- K70 Алкогольная болезнь печени
- K71 Токсическое поражение печени
- E83.0 Нарушения обмена меди
- B18.2 Хронический вирусный гепатит C
- B20-B24 Болезнь, вызванная вирусом иммунодефицита человека [ВИЧ]
- K74 Фиброз и цирроз печени
- C22.0 Печеночноклеточный рак
- K74.0 Фиброз печени
- E66 Ожирение
Фармгруппы в статье:
Оцените статью:
- Гепатоз жировой
- Дистрофия жировая печени
- Жировая инфильтрация печени
- Жировая дегенерация печени
- Жировая дистрофия печени
- Неалкогольный стеатогепатит
- Стеатогепатиты
- Жировой гепатоз
- Нарушения липидного обмена печени
- Стеатозные состояния
- Стеатоз
- Жировое перерождение печени
- Липидозы
- Острая желтая атрофия печени
Неалкогольная жировая болезнь печени
При неалкогольной жировой болезни в печени у непьющих накапливается жир. Это приводит к серьезным осложнениям, включая цирроз и рак. Подробнее о диагностике и лечении читайте в нашей статье.
Опубликовано на сайте: 25.03.24 | Обновлено на сайте: 24.03.24
Полужирным шрифтом выделены лекарства, входящие в справочники текущего года. Рядом с названием препарата может быть указан ежегодный уровень индекса информационного спроса (показатель, который отражает степень интереса потребителей к информации о лекарстве).
жировая дистрофия печени
стеатозом, подострая дистрофия печени, дистрофия печени, стеатозом печени,



