N94.3 Синдром предменструального напряжения, МКБ-10
Отредактировано: 05.07.2024
Синдром предменструального напряжения
Определение
Синдром предменструального напряжения (предменструальный синдром, ПМС) – патологический симптомокомплекс, возникающий к концу лютеиновой фазы менструального цикла, разрешающийся с началом менструации и включающий нейропсихические, вегетативно-сосудистые и обменно-эндокринные симптомы.
Классификация
Согласно II консенсусу ISPMD(1) (2012 г., Монреаль) предменструальные расстройства (ПМР) делятся на основные и вариантные.
Основное ПМР соответствует следующим характеристикам:
- симптомы возникают в овуляторных циклах;
- симптомы могут быть соматическими и/или психологическими;
- симптомы отсутствуют в период от начала менструации до овуляции;
- симптомы возвращаются в лютеиновой фазе;
- симптомы возникают в течение двух и более менструальных циклов;
- проявления расстройства препятствуют повседневной активности женщины.
Среди вариантных ПМР возможны следующие формы:
- Предменструальное обострение – усугубление хронических заболеваний (в т.ч. психических и соматических расстройств) перед менструацией.
- ПМР с неовуляторной овариальной активностью – возникновение симптомов ПМР в конце ановуляторного цикла.
- Прогестерон-индуцированное ПМР – симптомокомплекс, связанный с приёмом экзогенных гестагенов.
- ПМР в отсутствие менструации – проявление симптомов ПМР у женщин с угнетённой функцией эндометрия или отсутствующей маткой при нормальной функции яичников. Такое состояние возможно после установки внутриматочного контрацептива, после абляции эндометрия, после гистерэктомии с сохранением яичников [1, 2, 3].
Консенсус ISPMD включает также классификацию преобладающих симптомов:
- преимущественно психологические,
- преимущественно соматические,
- смешанные.
По клиническим проявлениям различают четыре формы ПМС:
- нейропсихическая,
- отёчная,
- цефалгическая,
- кризовая.
В зависимости от влияния на повседневную жизнь пациентки выделяют лёгкую, умеренную и тяжёлую степень ПМС.
- Лёгкая степень – заболевание не влияет на профессиональную деятельность, социальную и семейную жизнь;
- Умеренная степень – пациентка вынуждена ограничивать профессиональную деятельность и социальную активность во второй половине менструального цикла;
- Тяжёлая степень – предменструальные симптомы делают невозможной профессиональную и социальную деятельность, обладая резистентностью к лечению.
Пациентки с преимущественно психологическими или смешанными симптомами ПМС при тяжёлой степени их проявления могут отвечать критериям предменструального дисфорического расстройства (ПМДР).
_1.png)
_1.png)
Источник: Nevatte T, O'Brien PM, Bäckström T, Brown C, Dennerstein L, Endicott J, Epperson CN, Eriksson E, Freeman EW, Halbreich U, Ismail K, Panay N, Pearlstein T, Rapkin A, Reid R, Rubinow D, Schmidt P, Steiner M, Studd J, Sundström-Poromaa I, Yonkers K; Consensus Group of the International Society for Premenstrual Disorders. ISPMD consensus on the management of premenstrual disorders. Arch Womens Ment Health. 2013 Aug;16(4):279-91. doi: 10.1007/s00737-013-0346-y. Epub 2013 Apr 27. PMID: 23624686; PMCID: PMC3955202.
Этиология и патогенез
Причины и механизм развития ПМС изучены недостаточно. Не обнаружено преобладания ПМС в той или иной возрастной группе, а также в зависимости от рода деятельности женщины. Тем не менее, выделяют ряд факторов риска ПМС:
- эмоциональная лабильность [6],
- травмирующие события в прошлом [7],
- ожирение [8, 9],
- раннее начало употребления алкоголя и алкоголизм [3].
Примечательно, что в проведенных исследованиях не удалось выявить взаимосвязь между употреблением кофеина и выраженностью ПМС, хотя для облегчения менструальных симптомов пациенткам традиционно рекомендуют ограничить кофе в рационе [3, 6, 10].
Предполагают наличие следующих компонентов патогенеза ПМС, не исключающих друг друга и, возможно, взаимосвязанных:
- Патологическая лабильность гипоталамо-гипофизарной системы может вызывать неадекватную реакцию центральной нервной системы (ЦНС) на циклические колебания половых гормонов; к возникновению этой лабильности приводят как врождённые, так и внешние факторы: стресс, нейроинфекция, аборт, осложнённые роды, оперативные вмешательства на половых органах [3, 6].
- Предполагается, что у женщин, страдающих ПМС, изменена чувствительность к воздействию прогестерона. Выраженность предменструальных симптомов не зависит от концентрации прогестерона в крови, однако в ряде работ показано, что для пациенток с ПМС характерен своеобразный паттерн циклических колебаний прогестерона: более позднее и резкое снижение уровня этого гормона по сравнению с женщинами без ПМС [3, 6, 11].
- При ПМС вероятно изменение метаболизма простагландинов – самостоятельное либо связанное с изменением чувствительности к прогестерону. Простагландины синтезируются практически во всех тканях организма, и колебания их баланса могут приводить к головным болям по типу мигрени, тошноте, рвоте, диарее, сердечно-сосудистым и поведенческим реакциям [6].
- Одна из основных теорий развития ПМС состоит в нарушении обмена нейропептидов в ЦНС, в т. ч. опиоидов, серотонина, дофамина, норадреналина и др. Так, предполагают изменение метаболизма γ-аминомаслянной кислоты (ГАМК). В качестве регулятора синтеза ГАМК выступает аллопрегнанолон – метаболит прогестерона, содержание которого снижено у женщин, страдающих ПМС [3, 12].
Клиническая картина
Клинические проявления ПМС целесообразно рассматривать в рамках четырёх клинических форм: нейропсихической, отёчной, цефалгической и кризовой [6].
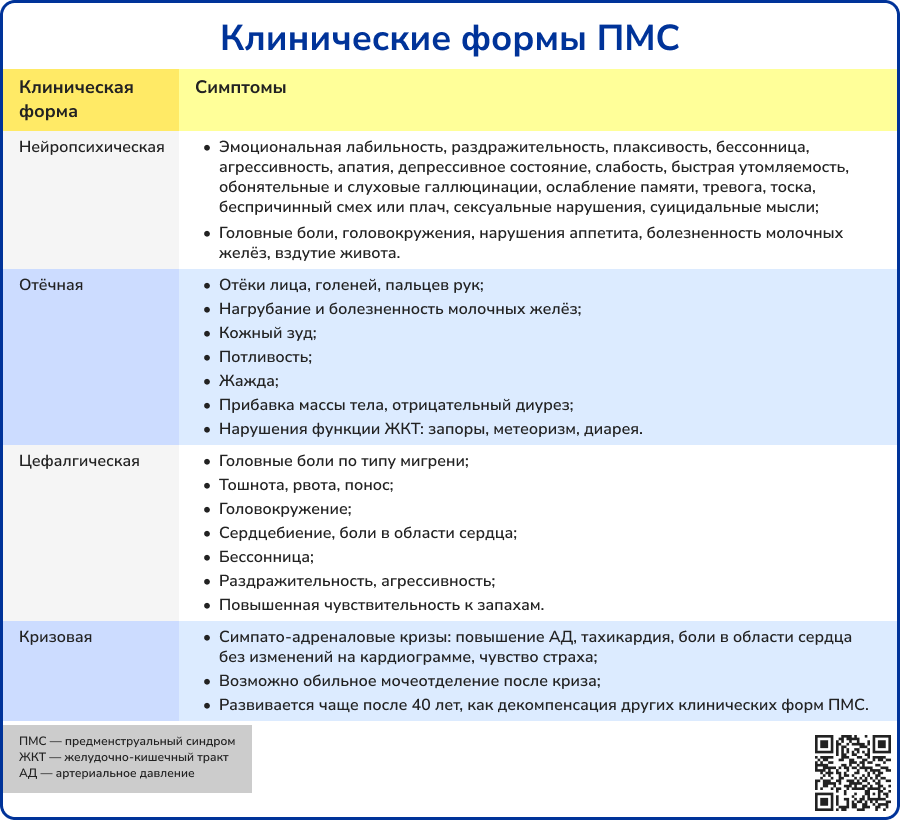
Источник: Гинекология. Национальное руководство. Краткое издание / под ред. Г. М. Савельевой, Г. Т. Сухих, И. Б. Манухина. — М.: ГЭОТАР Медиа, 2013. — 704 с. ISBN 978-5-9704-2662-3.
Проявления ПМС препятствует нормальной жизнедеятельности женщины: они снижают продуктивность работы и обучения, заставляют избегать социальных контактов [1, 2].
Выделяют также атипичные формы ПМС:
- вегетативно-дизовариальную миокардиопатию,
- гипертермическую и офтальмоплегическую мигрень,
- гиперсомническую форму,
- циклические аллергические реакции:
- язвенный гингивит,
- стоматит,
- бронхиальная астма,
- иридоциклит,
- цистит,
- гипертермическую форму: повышение температуры тела до 37,2-38оC при отсутствии иных признаков воспаления,
- кожные проявления [6, 13]:
- вульгарные угри,
- изменения жирности кожи,
- увеличение потоотделения,
- крапивница,
- зуд,
- гиперпигментация.
Диагностика
При диагностике ПМС важно установить цикличность симптомов, а также исключить органические и психические заболевания со схожими проявлениями.
Физикальное обследование
При сборе анамнеза уточняют связь симптомов с фазой менструального цикла. Для объективизации данных пациентке предлагают вести дневник самоконтроля в течение 2-3 циклов, ежедневно указывая наличие и выраженность жалоб [4, 16]. Надёжным и рекомендованным для оценки ПМС опросником является The Daily Record of Severity of Problems [1, 3, 14].
Во время осмотра пациентки при некоторых формах ПМС выявляют отёки нижних конечностей. Проведение термометрии помогает обнаружить субфебрильную температуру, но также не во всех случаях заболевания [6, 15].
Лабораторные исследования
- Определение уровня пролактина, эстрадиола и прогестерона методом ИФА в лютеиновую фазу менструального цикла (21-23 день).
При отёчной форме достоверно снижается содержание прогестерона. При нейропсихической, цефалгической и кризовой формах повышается содержание пролактина [6, 15].
Инструментальные исследования
- УЗИ органов малого таза проводится на 21-23 день цикла для выявления признаков недостаточности лютеиновой фазы:
- позднего созревания фолликула;
- несоответствия толщины и структуры эндометрия фазе цикла.
- При выраженных церебральных симптомах (головные боли, головокружение, слуховые и зрительные нарушения) исключают органическую патологию центральной нервной системы, включая интракраниальные опухоли. Необходима консультация невролога с последующим назначением МРТ головного мозга, ЭЭГ. При ПМС на МРТ может наблюдаться усиление сосудистого рисунка. Изменения на ЭЭГ зависят от формы ПМС [6, 15].

Источник: Гинекология. Национальное руководство. Краткое издание / под ред. Г. М. Савельевой, Г. Т. Сухих, И. Б. Манухина. — М.: ГЭОТАР Медиа, 2013. — 704 с. ISBN 978-5-9704-2662-3.
- При болезненности и отёчности молочных желёз рекомендуется направлять пациентку на маммографию в фолликулярную фазу менструального цикла для дифференциальной диагностики мастодинии как симптома ПМС и фиброзно-кистозной мастопатии [6].
- Возможно направление пациентки на ЭКГ при жалобах на боли в области сердца. Следует учитывать, что гипокалиемия и гипомагниемия, которые могут возникать при ПМС, в частности, при отёчной форме, вызывают депрессию сегмента ST [15].
Консультация врачей узких специальностей
Консультация врачей узких специальностей показана в зависимости от проявлений ПМС [6, 15].

Источник: Бапаева Г.Б., Дощанова А.М., Токтарбеков Г.К., Батпанова А.Ж., Жетимкаринова Г.Е. Клинические рекомендации МЗ РК. Синдром предменструального напряжения. 2023.
Лечение
Немедикаментозная терапия
Во второй половине менструального цикла рекомендуют ограничить острую и солёную пищу, углеводы, животные жиры, шоколад, кофе [6]. Недавние исследования, однако, ставят под сомнение эффективность отказа от кофеина для облегчения ПМС [10]. При выраженных отёках целесообразно снизить приём жидкости в конце лютеиновой фазы [6].
Объяснение пациентке сущности состояния и психотерапия помогают восстановить социальную и профессиональную активность во второй половине цикла [6].
Нормализация труда и отдыха облегчает проявления ПМС [6].
Медикаментозная терапия
- Селективные ингибиторы обратного захвата серотонина (СИОЗС) рекомендованы IV консенсусом ISPMD как терапия первой линии при ПМС. Короткое действие этих препаратов позволяет принимать их в течение 14 дней до начала менструации (или дольше, при необходимости). Пациентку необходимо предупредить о побочных эффектах СИОЗС, включая тошноту, повышенную тревожность и влияние на сексуальную функцию. Необходимы регулярные повторные приёмы для контроля эффективности терапии и выраженности нежелательных явления [5].
Поскольку ПМС возникает, как правило, в овуляторных циклах, целесообразна медикаментозная терапия, направленная на подавление овуляции:
- Комбинированные оральные контрацептивы (КОК) назначают пациенткам с лёгкой и тяжёлой формой ПМС. КОК обладают наименьшим риском и наименьшей тяжестью побочных эффектов по сравнению с альтернативными препаратами. Однако применение этой группы может привести к усугублению симптомов ПМС вплоть до тяжёлой степени расстройства [5].
- Препараты эстрогенов, например, в форме трансдермального пластыря, облегчают симптомы ПМС. Недостаток метода заключается в необходимости назначения прогестагенов для предотвращения побочных эффектов, в т.ч. гиперпластического влияния на эндометрий. Прогестагены, в свою очередь, нивелируют положительный эффект терапии, возвращая предменструальные симптомы. Компромиссный вариант состоит в сочетании эстрогенов в форме трансдермального пластыря и левоноргестрел-содержащего внутриматочного контрацептива (ЛНГ-ВМС). ЛНГ-ВМС местно воздействует на эндометрий, практически не снижая эффект терапии эстрогенами [5].
- Аналоги гонадотропин-рилизинг-гормона (ГнРГ) эффективно устраняют симптомы ПМС, однако их длительный приём вызывает побочные эффекты, обусловленные гипоэстрогенией: атрофию слизистой оболочки влагалища, дизурические явления, остеопороз, сердечно-сосудистые осложнения. Add-back терапия препаратами эстрогенов и прогестагенов компенсирует эти нежелательные явления, но также и снижает эффективность лечения вплоть до полного возвращения симптомов ПМС. ISPMD рекомендует лечение аналогами ГнРГ только пациенткам с тяжёлой степенью ПМС и жизнеугрожающими симптомами, которым противопоказаны СИОЗС [5].
Хирургическое лечение
В русскоязычных рекомендациях не рассматривается хирургическое лечение ПМС. В IV консенсусе ISPMD упоминается гистерэктомия с сальпингоофорэктомией как крайняя и наиболее радикальная мера при ПМС, применимая у женщин, завершивших репродуктивную функцию, с тяжёлыми или жизнеугрожающими проявлениями ПМС [5]
Список литературы
1. Nevatte T, O'Brien PM, Bäckström T, Brown C, Dennerstein L, Endicott J, Epperson CN, Eriksson E, Freeman EW, Halbreich U, Ismail K, Panay N, Pearlstein T, Rapkin A, Reid R, Rubinow D, Schmidt P, Steiner M, Studd J, Sundström-Poromaa I, Yonkers K; Consensus Group of the International Society for Premenstrual Disorders. ISPMD consensus on the management of premenstrual disorders. Arch Womens Ment Health. 2013 Aug;16(4):279-91. doi: 10.1007/s00737-013-0346-y. Epub 2013 Apr 27. PMID: 23624686; PMCID: PMC3955202.
2. O'Brien PM, Bäckström T, Brown C, Dennerstein L, Endicott J, Epperson CN, Eriksson E, Freeman E, Halbreich U, Ismail KM, Panay N, Pearlstein T, Rapkin A, Reid R, Schmidt P, Steiner M, Studd J, Yonkers K. Towards a consensus on diagnostic criteria, measurement and trial design of the premenstrual disorders: the ISPMD Montreal consensus. Arch Womens Ment Health. 2011 Feb;14(1):13-21. doi: 10.1007/s00737-010-0201-3. Epub 2011 Jan 12. PMID: 21225438; PMCID: PMC4134928.
3. Унанян А.Л., Сидорова И.С., Кузенкова Н.Н., Никонец А.Д., Елисаветская А.М., Никитина Н.А., Нестеренко З.А., Солдатенкова Н.А., Бабурин Д.В. Предменструальный синдром: этиопатогенез, классификация, клиника, диагностика и лечение. РМЖ. Мать и дитя. 2018;26(2(I)):34-38.
4. American Psychiatric Association. Diagnostic and Statistical Manual of Mental Disorders. 5th ed. Washington, DC: American Psychiatric Association; 2013.
5. Ismaili E, Walsh S, O'Brien PMS, Bäckström T, Brown C, Dennerstein L, Eriksson E, Freeman EW, Ismail KMK, Panay N, Pearlstein T, Rapkin A, Steiner M, Studd J, Sundström-Paromma I, Endicott J, Epperson CN, Halbreich U, Reid R, Rubinow D, Schmidt P, Yonkers K; Consensus Group of the International Society for Premenstrual Disorders. Fourth consensus of the International Society for Premenstrual Disorders (ISPMD): auditable standards for diagnosis and management of premenstrual disorder. Arch Womens Ment Health. 2016 Dec;19(6):953-958. doi: 10.1007/s00737-016-0631-7. Epub 2016 Jul 5. PMID: 27378473.
6. Гинекология. Национальное руководство. Краткое издание / под ред. Г. М. Савельевой, Г. Т. Сухих, И. Б. Манухина. — М.: ГЭОТАР Медиа, 2013. — 704 с. ISBN 978-5-9704-2662-3.
7. Potter J., Bouyer J., Trussell J., Moreau C. Premenstrual syndrome prevalence and fluctuation over time: results from a French population-based survey // J Womens Health (Larchmt). 2009. Vol. 18(1). P. 31–39.
8. Bertone-Johnson E.R., Hankinson S.E., Willett W.C. et al. Adiposity and the development of premenstrual syndrome // J Womens Health (Larchmt). 2010. Vol. 19 (11). P. 1955–1962.
9. Haghighi E.S., Jahromi M.K., Daryano O.F. Relationship between cardiorespiratory fitness, habitual physical activity, body mass index and premenstrual symptoms in collegiate students // J Sports Med Phys Fitness. 2015. Vol. 55(6). P. 663–667.
10. Purdue-Smithe A.C., Manson J.E., Hankinson S.E., Bertone-Johnson E.R. A prospective study of caffeine and coffee intake and premenstrual syndrome // Am J Clin Nutr. 2016. Vol. 104 (2). P. 499–507.
11. Lovick TA, Guapo VG, Anselmo-Franci JA, Loureiro CM, Faleiros MCM, Del Ben CM, Brandão ML. A specific profile of luteal phase progesterone is associated with the development of premenstrual symptoms. Psychoneuroendocrinology. 2017 Jan;75:83-90. doi: 10.1016/j.psyneuen.2016.10.024. Epub 2016 Oct 27. PMID: 27810707.
12. Yonkers K.A., O’Brien P.M., Eriksson E. Premenstrual syndrome // Lancet. 2008. Vol. 371 P. 1200–1210.
13. Дощанова А.М., Тулетова А.С., Малтабарова Н.А., Худайбергенова М.С. Клинические рекомендации МЗ РК. Синдром предменструального напряжения. 2014.
14. Endicott J., Nee J., Harrison W. Daily Record of Severity of Problems (DRSP): reliability and validity // Arch Womens Ment Health. 2006. Vol. 9. P. 41–49.
15. Бапаева Г.Б., Дощанова А.М., Токтарбеков Г.К., Батпанова А.Ж., Жетимкаринова Г.Е. Клинические рекомендации МЗ РК. Синдром предменструального напряжения. 2023.
Описание проверено экспертом
Статьи по теме Акушерство и гинекология
- Аномальные маточные кровотечения
- Дисменорея
- Миома матки
- Преэклампсия
- HELLP-синдром
- Аменорея и олигоменорея
- Менопауза и климактерический синдром
- Синдром поликистозных яичников
- Инфекции мочевыводящих путей при беременности
- Хламидийная инфекция
- Гонококковая инфекция
- Урогенитальный трихомониаз
- Синдром гиперстимуляции яичников
- Акушерская тромбоэмболия
- Врожденная дисфункция коры надпочечников
- Полипы эндометрия
- Доброкачественная дисплазия молочной железы
- Воспалительные заболевания молочных желез
- Эндометриоз
Болезни в статье:
- E65-E68 Ожирение и другие виды избыточности питания
- F10 Психические и поведенческие расстройства, вызванные употреблением алкоголя
- I43.1 Кардиомиопатия при метаболических нарушениях
- G43 Мигрень
- K05.0 Острый гингивит
- K12 Стоматит и родственные поражения
- J45 Астма
- H20 Иридоциклит
- N30 Цистит
- L70.0 Угри обыкновенные
- L50 Крапивница
- N60 Доброкачественная дисплазия молочной железы
- M80-M85 Нарушения плотности и структуры кости
Оцените статью:
- Предменструальный синдром
- Синдром менструации
- Менструальный синдром
- Предменструальный период
- Менструальное психосоматическое расстройство
- Предменструальное состояние
- Выраженный предменструальный синдром
- Предменструальное напряжение
Полужирным шрифтом выделены лекарства, входящие в справочники текущего года. Рядом с названием препарата может быть указан ежегодный уровень индекса информационного спроса (показатель, который отражает степень интереса потребителей к информации о лекарстве).



