Содержание
Определение и причины возникновения
Рассеянный склероз — это хроническое аутоиммунное прогрессирующее заболевание ЦНС, вследствие которого человек может стать инвалидом. Болезнь может развиться у людей от 15 до 60 лет, но обычно диагностируется в возрасте 20–40 лет. Женщины заболевают чаще и, как правило, на 1–2 года раньше, чем мужчины, однако у мужчин она протекает тяжелей и сложней поддается лечению. Течение болезни волнообразное, с ремиссиями и обострениями, постепенно прогрессирует.
Бóльшая часть нейронов нашего организма покрыта миелиновой оболочкой. Мозг по нервам отправляет электрические импульсы в различные части тела, такие импульсы формируют все наши произвольные и непроизвольные движения. При рассеянном склерозе наша иммунная система ошибочным образом атакует и разрушает миелиновую оболочку нервного волокна. В области повреждения миелина образовывается рубцовая ткань, тем самым искажается, затрудняется или полностью исчезает возможность передачи электрического импульса.
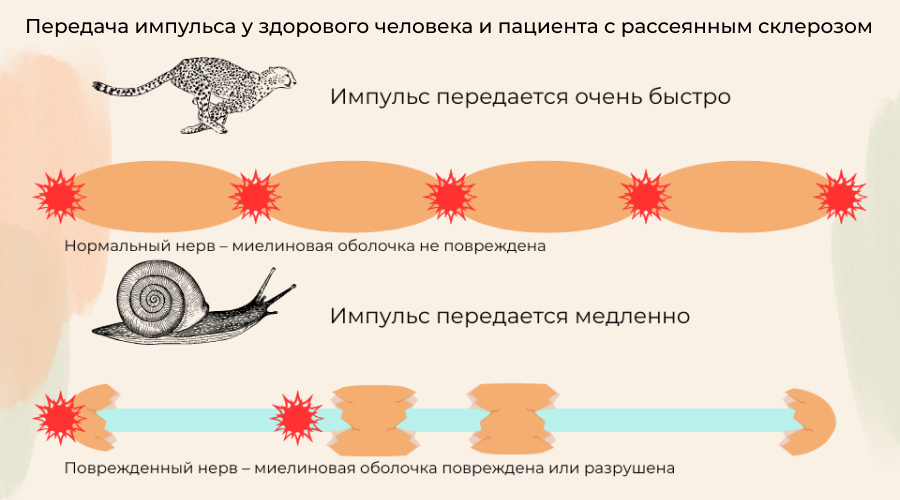
Рассеянным склероз называется из-за множественных очагов (участков демиелинизации, демиелинизирующих бляшек), распределенных по различным отделам головного и спинного мозга.
В настоящий момент причина, по которой иммунные клетки атакуют свой организм, неизвестна. На это могут влиять многие факторы: генетическая предрасположенность, воздействие вирусов и бактерий, курение, дефицит витамина D, избыточная масса тела у детей, травмы спины и головы, плохая экология и некоторые аутоиммунные болезни. Также известно, что риск развития нарушения выше у людей, проживающих в северных регионах.
Проявления
Симптомы проявляются не сразу, только когда повреждается около 50% нервных волокон. Это связано с тем, что здоровые клетки берут на себя функцию пораженных участков. Клинические проявления во многом зависят от того, где локализуются повреждения:
- мозжечок и его пути:
характерно напряжение в ногах или руках за счет повышения мышечного тонуса, проблемы с координацией, пошатывание при ходьбе, непроизвольные движения, тремор рук и ног, нарушение речевой функции, головокружение;
- большие полушария головного мозга:
наблюдается ухудшение памяти, снижение концентрации и внимания, повышенная тревожность, депрессия или эйфория;
- ствол головного мозга:
основные признаки — слабость или спазм мышц лица, перемежающееся онемение одной половины лица, парез лицевого нерва, снижение слуха, изменение вкусовой чувствительности;
- спинной мозг:
пациент жалуется на покалывание и онемение в конечностях, расстройство мочеиспускания, запоры, половую дисфункцию (мужчины), анестезию в области гениталий (женщины), слабость в ногах и трудности с ходьбой, симптом Лермитта (при наклоне головы вперед возникает ощущение удара электрическим током по позвоночнику с иррадиацией в ноги), выраженную слабость во всем теле;
- зрительный нерв:
возникает ощущение мутного стекла, пелены на глазу, снижение зрения на один глаз, нарушение движения глазного яблока, двоение изображения, черная точка в центре поля зрения.
Когда нервное волокно лишено миелиновой оболочки, появляется повышенная чувствительность к перегреву. Поэтому после приема горячей ванны и в условиях жаркого климата состояние пациента ухудшается.
Типы течения болезни
- Ремиттирующий — характеризуется ухудшениями состояния, между которыми не отмечается прогрессирование инвалидизации.
- Вторично-прогрессирующий — возникает после ремиттирующего типа и характеризуется наличием подтвержденного прогрессирования инвалидизации, независимого от обострений.
- Первично-прогрессирующий — свойственно подтвержденное прогрессирование утраты трудоспособности с момента появления первых симптомов, с возможными периодами стабилизации состояния, во время которых не происходит нарастания неврологического дефицита.
С 2013 года внедряется новая классификация, в рамках которой выделяют такие типы: неактивный (без ухудшений и признаков активности по данным МРТ), активный (имеются обострения или признаки активности по данным МРТ), с прогрессированием и без него.
Подтипы:
- злокачественный (болезнь Марбурга) — острая форма тяжелого течения, характеризующаяся быстрым усилением инвалидизации без ремиссий с развитием летального исхода в пределах нескольких месяцев от момента начала заболевания;
- быстропрогрессирующий — более 2 обострений в год с увеличением очагов демиелинизации.
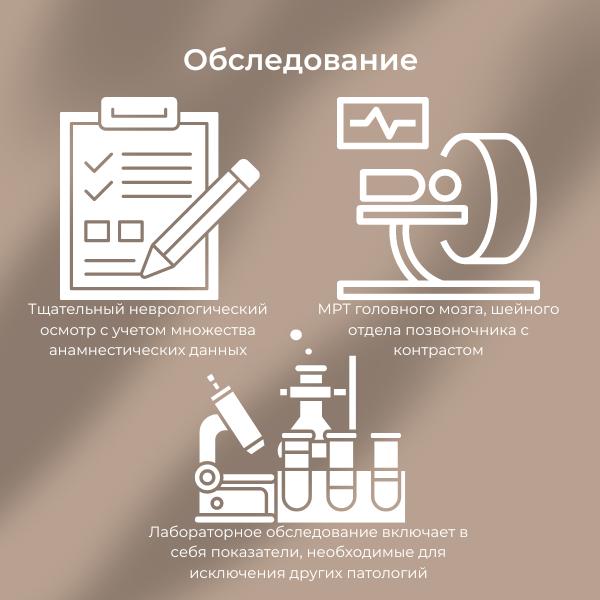
Обследование
- тщательный неврологический осмотр с учетом множества анамнестических данных;
- МРТ головного мозга, шейного отдела позвоночника с контрастом;
- лабораторное обследование включает в себя показатели, необходимые для исключения других патологий.
Диагноз устанавливается не сразу, в некоторых случаях пациенты несколько месяцев или лет находятся под наблюдением врача, проходят необходимое периодическое обследование для контроля динамики состояния.
Лечение
На сегодняшний день болезнь является неизлечимой. Цель медицинской помощи — снизить длительность и частоту обострений, уменьшить тяжесть жалоб пациента, продлить ремиссию.
Медикаментозные назначения включают в себя гормональные, метаболические средства, иммуноглобулины, цитостатики и иммуносупрессоры (при неэффективности других препаратов). По показаниям назначается симптоматическая терапия.
Во время ремиссии рекомендуется санаторно-курортное лечение, занятия лечебной физкультурой, массаж, гидротерапия, противопоказаны тепловые процедуры, инсоляция.
Важно помнить, что рассеянный склероз — это не приговор. С этим заболеванием можно жить, работать, путешествовать, заниматься спортом, создавать семью и оставаться полноценно живущим человеком. Изменение образа жизни и бережное отношение к своему здоровью во многом способствуют поддержанию длительной ремиссии. Регулярное обследование и прием необходимых препаратов также помогут сократить частоту обострений.
Какой врач вам поможет
невролог.
Статьи по теме:
Болезни в статье:



