A56 Другие хламидийные болезни, передающиеся половым путем, МКБ-10
- A56.0 Хламидийные инфекции нижних отделов мочеполового тракта
- A56.1 Хламидийные инфекции органов малого таза и других мочеполовых органов
- A56.2 Хламидийная инфекция мочеполового тракта неуточненная
- A56.3 Хламидийная инфекция аноректальной области
- A56.4 Хламидийный фарингит
- A56.8 Хламидийные инфекции, передающиеся половым путем, другой локализации
Отредактировано: 17.12.2024
Хламидийная инфекция
Определение и классификация
Хламидийная инфекция – это инфекция, передающаяся половым путём (ИППП), вызываемая Chlamydia trachomatis – грамотрицательной внутриклеточной бактерией, относящейся к порядку Chlamydiales, семейству Chlamydiaceae, роду Chlamydia.
В настоящее время не разработано общепринятой классификации хламидийной инфекции.
Клинические формы хламидийной инфекции включают:
- Хламидийные инфекции нижних отделов мочеполового тракта:
- уретрит,
- цервицит,
- цистит,
- вульвовагинит.
- Хламидийные инфекции органов малого таза и других мочеполовых органов:
- парауретрит,
- эпидидимит,
- орхит,
- простатит, сопутствующий уретриту,
- вестибулит,
- сальпингоофорит,
- эндометрит.
- Хламидийная инфекция аноректальной области.
- Хламидийный фарингит.
- Хламидийные инфекции, передаваемые половым путем, другой локализации:
- пельвиоперитонит,
- артрит,
- пневмония,
- перигепатит.
- Хламидийный конъюнктивит [1].
В зависимости от течения заболевания различают следующие формы:
- Свежая хламидийная инфекция – неосложненный хламидиоз нижних отделов мочеполового тракта.
- Хроническая хламидийная инфекция – персистирующий хламидиоз верхних отделов мочеполового тракта, включая органы малого таза [2, 3].
Этиология и патогенез
C. trachomatis способна, в зависимости от серотипа, вызывать заболевания различных органов человека:
- Серотипы A, B, Ba, C вызывают трахому;
- Серотипы D, E, F, G, H, I, J, K служат возбудителями урогенитального хламидиоза, хламидийного конъюнктивита, фарингита и проктита;
- Серотипы L1, L2, L3 являются возбудителями венерической лимфогранулёмы.
C. trachomatis представляют собой грамотрицательные неподвижные бактерии, которые являются облигатными внутриклеточными паразитами и способны существовать в двух формах:
- Элементарное тельце (ЭТ) – спороподобная внеклеточная форма;
- Ретикулярное тельце (РТ) – вегетативная внутриклеточная форма.
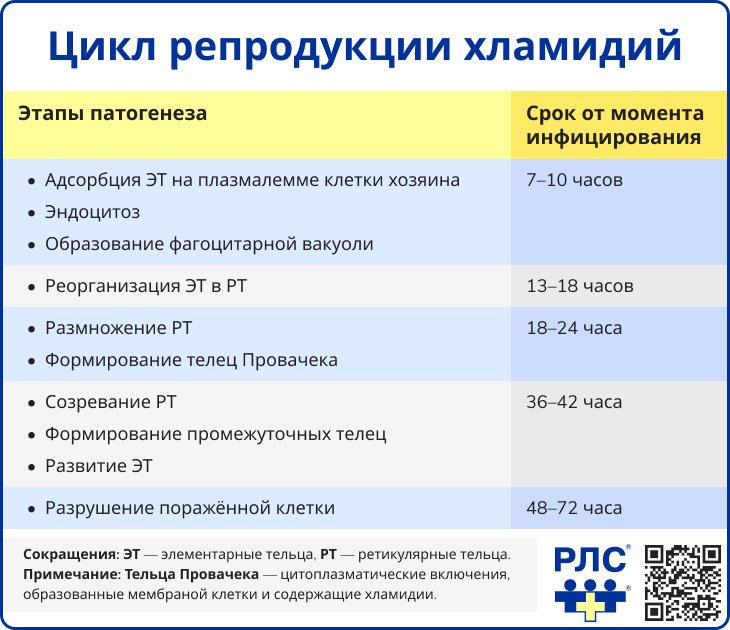
Если условия неблагоприятны, хламидии могут длительное время персистировать внутри клетки в неактивном (дормантном) состоянии. Хламидии сохраняют жизнеспособность и способность к размножению даже после деления клетки-хозяина [1].
Хламидии обладают тропностью к цилиндрическому эпителию уретры, цервикального канала, матки, маточных труб, прямой кишки, ротоглотки, конъюнктивы глаз. Кроме того, C. trachomatis способна поражать моноциты и, в редких случаях, клетки многослойного плоского эпителия. У взрослых женщин кислая среда влагалища служит естественной защитой для слизистой оболочки, однако у девочек возможно развитие хламидийного вагинита и вульвита, поскольку реакция секрета близка к щелочной, а эпителий значительно более тонок. Размножение хламидий в эпителиоцитах приводит к их десквамации, нарушению барьерной функции слизистой оболочки, лимфоидной инфильтрации тканей [1].
Этапы патогенеза хламидийной инфекции:
- инфицирование,
- формирование первичного очага инфекции,
- прогрессирование воспалительного процесса, множественное поражение эпителиоцитов, проявление клинических симптомов,
- развитие иммунопатологических реакций, приводящее к функциональным и органическим изменениям в различных органах и системах.
Вследствие общего механизма передачи нередки случаи одновременного инфицирования несколькими ИППП, которые при этом потенциируют патогенность друг друга. В частности, хламидии повышают риск рака шейки матки, как непосредственно, за счет нарушения репарации ДНК, так и в коинфекции с вирусом папилломы человека (ВПЧ). C. trachomatis нарушает процессы клеточного деления и исправления дефектов, создавая таким образом мишени для ВПЧ [4].
Хламидийная инфекция в анамнезе у женщин повышает риск рака яичников [5]. Эта связь обусловлена, предположительно, способностью хламидий препятствовать апоптозу клетки-хозяина. Кроме того, при хронической хламидийной инфекции образуются спайки, вследствие чего нарушается анатомическое положение придатков матки и облегчается миграция клеток эндосальпинкса на яичник, где окружение способствует их усиленному делению.
Возможны следующие механизмы передачи хламидийной инфекции:
- Половой – при любых видах сексуальных контактов;
- Вертикальный, наиболее часто – интранатальный;
- Через предметы быта – в редких случаях среди девочек младшего возраста, например, при пользовании общими губками и полотенцами, при нарушении правил гигиены в уходе за детьми [1, 6].
Клиническая картина
В большинстве случаев инфицирование C. trachomatis протекает бессимптомно или со стёртыми клиническими признаками. Более яркие проявления характерны для коинфекции с другими ИППП [1].
Клиническая картина зависит от локализации поражения и пола пациента.




_1.png)

Симптомы хламидийного пельвиоперитонита:
- резкая боль в животе,
- рвота,
- слабость,
- нарушение дефекации,
- facies hypocratica,
- гектическая лихорадка,
- гипотензия,
- олигоурия,
- резкая болезненность живота при поверхностной пальпации,
- напряжение мышц в нижних отделах брюшной стенки,
- положительные симптомы раздражения брюшины.
К другим локализациям хламидийной инфекции, передаваемой половым путём, относятся:
- реактивный артрит хламидийной этиологии (синдром Рейтера),
- пневмония,
- перигепатит,
- перитонит [7].
Диагностика
Физикальное обследование
Физикальное обследование включает несколько этапов.
У пациентов обоих полов:
- осмотр кожных покровов и видимых слизистых оболочек наружных половых органов,
- оценка состояния наружного отверстия уретры и слизистой оболочки,
- оценка наличия выделений и их характера,
- пальпация уретры,
- пальпация регионарных лимфатических узлов,
- осмотр аноректальной области,
- осмотр ротоглотки,
- осмотр конъюнктивы.
У женщин:
- осмотр преддверия влагалища,
- пальпация вестибулярных желёз,
- осмотр стенок и сводов влагалища и шейки матки в зеркалах,
- оценка влагалищных и цервикальных выделений,
- бимануальное влагалищное исследование.
У мужчин:
- пальпация мошонки,
- пальцевое ректальное исследование.
Лабораторные исследования
Диагноз устанавливается на основании результатов молекулярно-биологического исследования биоматериала, полученного из очага поражения: ПЦР (включая ПЦР в реальном времени). Результат считается положительным при обнаружении в пробе ДНК и/или РНК C. trachomatis.
Возможные варианты получения биоматериала, в зависимости от локализации инфекции:
- соскоб из уретры,
- соскоб из цервикального канала,
- соскоб из влагалища,
- соскоб со слизистой оболочки наружного отверстия прямой кишки,
- соскоб со слизистой оболочки ротоглотки,
- соскоб со слизистой оболочки конъюнктивы,
- исследование первой порции мочи.
Для повышения точности лабораторных исследований следует соблюдать следующие рекомендации:
- Материал из уретры необходимо брать минимум через 3 часа после последнего мочеиспускания. При наличии обильных выделений допускается забор через 15-20 минут после мочеиспускания.
- Материал из цервикального канала или влагалища следует получать до начала менструации или спустя 2 дня после её завершения.
- Забор материала из цервикального канала или влагалища возможен не ранее чем через 24-48 часов после проведения интравагинального ультразвукового исследования или кольпоскопии.
- Накануне обследования и в день процедуры необходимо отказаться от спринцевания влагалища.
- Запрещается в день обследования использовать средства интимной гигиены для обработки половых органов.
- За 3-5 дней до исследования следует исключить применение любых антимикробных средств и антисептиков, используемых в гинекологии (в том числе свечей, кремов и вагинальных таблеток).
- Перед сбором первой порции мочи мочевой пузырь нужно опорожнить не позднее чем за 2 часа до процедуры.
- Материал для исследований методом ПЦР (включая ПЦР в реальном времени) рекомендуется брать не ранее чем через месяц после завершения лечения антибиотиками, эффективными против Chlamydia trachomatis. Если используется метод NASBA, забор материала возможен через 2 недели после окончания терапии.
- Клинические образцы должны быть доставлены в лабораторию с соблюдением необходимых условий хранения и транспортировки.
Поскольку часты случаи одновременного заражения несколькими ИППП, пациентам с диагностированной хламидийной инфекцией рекомендованы следующие исследования:
- лабораторная диагностика сифилиса и других ИППП,
- определение антител классов М и G к вирусу иммунодефицита человека ВИЧ-1/ВИЧ-2 в крови,
- определение антигена вируса гепатита В в крови и определение суммарных антител классов М и G к вирусу гепатита С в крови.
Инструментальные исследования
Ультразвуковое исследование проводится для исключения воспалительных заболеваний органов малого таза и других вариантов осложнённого течения хламидийной инфекции.
Лечение
Лечение хламидийной инфекции включает использование антибактериальных препаратов с доказанной эффективностью против C. trachomatis для достижения следующих целей:
- эрадикация возбудителя,
- клиническое выздоровление,
- профилактика осложнений,
- предотвращение передачи инфекции другим лицам.
Применяются следующие схемы пероральной антибактериальной терапии:
- Доксициклин 100 мг 2 раза в сутки в течение 7 дней – первая линия терапии.
- Миноциклин 100 мг 2 раза в сутки в течение 7-10 дней, в зависимости от локализации инфекционного процесса.
- Офлоксацин 400 мг 2 раза в сутки в течение 7 дней.
При лечении аноректальных, фарингеальных и конъюнктивальных форм используются те же схемы с курсом лечения от 7 до 10 дней.
При терапии инфекций органов малого таза и верхних отделов мочеполового тракта продолжительность курса увеличивается до 14 дней, в случаях осложнённых инфекций допускается увеличение продолжительности приема препаратов до 21 дня.
Для лечения беременных женщин рекомендуются следующие схемы:
- Азитромицин 1 г однократно.
- Альтернативная схема: амоксициллин 500 мг 3 раза в сутки в течение 7 дней.
Для детей до 8 лет и с массой тела менее 45 кг используется азитромицин в дозе 20 мг/кг массы тела 1 раз в сутки в течение 3 дней. При лечении детей старше 8 лет терапия аналогична схемам для взрослых.
Контроль излеченности проводится методом ПЦР через 4 недели после завершения терапии, особенно при сохраняющихся симптомах или риске осложнений.
Профилактика реинфекции включает следующие мероприятия:
- лечение всех половых партнеров,
- исключение случайных половых контактов до подтверждения излеченности,
- использование барьерной контрацепции.
Список литературы
- Российское общество акушеров-гинекологов. Клинические рекомендации «Хламидийная инфекция». 2024
- Гинекология: учебник / под ред. В. Е. Радзинского, А. М. Фукса. – М. : ГЭОТАР-Медиа, 2014. – 1000 с. : ил. ISBN 978-5-9704-2758-3
- Гинекология. Национальное руководство. Краткое издание / под ред. Г. М. Савельевой, Г. Т. Сухих, И. Б. Манухина. — М. : ГЭОТАР Медиа, 2013. — 704 с. ISBN 978-5-9704-2662-3
- Franchini A, Beshoy I, Anwer F. The Role of Chlamydia Trachomatis in the Pathogenesis of Cervical Cancer. Cureus. 2022;14(1): e21331.
- Trabert B, Waterboer T, Idahl A et al. Antibodies Against Chlamydia trachomatis and Ovarian Cancer Risk in Two Independent Populations. JNCI: Journal of the National Cancer Institute. 2019;111(2):129-136.
- Honkila M, Wikstrom E, Renko M, et al. Probability of vertical transmission of Chlamydia trachomatis estimated from national registry data. Sex Transm Infect. 2017;93(6):416-420.
- Taylor-Robinson D and Keat A. Observations on Chlamydia trachomatis and other microbes in reactive arthritis. Int J STD AIDS. 2015;(26):139-144.
Описание проверено экспертом
Статьи по теме Акушерство и гинекология
- Аномальные маточные кровотечения
- Дисменорея
- Эндометриоз
- Миома матки
- Преэклампсия
- HELLP-синдром
- Синдром предменструального напряжения
- Аменорея и олигоменорея
- Менопауза и климактерический синдром
- Синдром поликистозных яичников
- Инфекции мочевыводящих путей при беременности
- Гонококковая инфекция
- Урогенитальный трихомониаз
- Синдром гиперстимуляции яичников
- Акушерская тромбоэмболия
- Врожденная дисфункция коры надпочечников
- Полипы эндометрия
Статьи по теме Инфекционные болезни
- Вирусный гепатит Е
- Инфекция Helicobacter pylori
- Хронический вирусный гепатит С
- Аскаридоз
- Фасциолез
- Энтеробиоз
- Гонококковая инфекция
- Урогенитальный трихомониаз
Болезни в статье:
Оцените статью:
- Инфекции хламидийные
- Хламидиоз
- Тропический бубон
Полужирным шрифтом выделены лекарства, входящие в справочники текущего года. Рядом с названием препарата может быть указан ежегодный уровень индекса информационного спроса (показатель, который отражает степень интереса потребителей к информации о лекарстве).



