G40 Эпилепсия, МКБ-10
- G40.0 Локализованная (фокальная) (парциальная) идиопатическая эпилепсия и эпилептические синдромы с судорожными припадками с фокальным началом
- G40.1 Локализованная (фокальная) (парциальная) симптоматическая эпилепсия и эпилептические синдромы с простыми парциальными припадками
- G40.2 Локализованная (фокальная) (парциальная) симптоматическая эпилепсия и эпилептические синдромы с комплексными парциальными судорожными припадками
- G40.3 Генерализованная идиопатическая эпилепсия и эпилептические синдромы
- G40.4 Другие виды генерализованной эпилепсии и эпилептических синдромов
- G40.5 Особые эпилептические синдромы
- G40.6 Припадки grand mal неуточненные [с малыми припадками [petit mal] или без них]
- G40.7 Малые припадки [petit mal] неуточненные без припадков grand mal
- G40.8 Другие уточненные формы эпилепсии
- G40.9 Эпилепсия неуточненная
Отредактировано: 02.04.2024
Определение
Эпилепсия — нарушение функции головного мозга, проявляющееся преимущественно в виде рецидивирующих припадков. Обычно развивается в детстве или в молодости. Некоторые формы эпилепсии являются семейным заболеванием. Образ жизни и пол значения не имеют.
У больного эпилепсией рецидивирующие припадки или краткие эпизоды измененного сознания вызваны нарушением электрической активности головного мозга.
Факторы риска
Состояние обычно развивается в детстве, но ребенок может постепенно его перерасти. Однако и у пожилых людей также может появиться эпилепсия, т.к. вероятность развития таких нарушений функции головного мозга, высока, например, при инсультах. Большинство эпилептиков могут вести нормальную жизнь.
У 6 из 10 больных эпилепсией причина развития заболевания так и остается не найденной, хотя возможно вовлечение генетических факторов. В остальных случаях рецидивирующие припадки являются результатом болезни или поражения головного мозга при инфекции (такой как менингит), инсульте, опухоли головного мозга или тяжелой черепно-мозговой травме.
У эпилептиков припадки могут быть спровоцированы отсутствием сна или нарушением режима питания. Другими провоцирующими факторами являются злоупотребление алкоголем, вспышки света, мигание экранов телевизора или компьютера.
Диагностика
Единичный судорожный припадок не всегда является симптомом эпилепсии. Например высокая температура у детей может вызвать фебрильные судороги. У хронических алкоголиков также возможны судорожные припадки как после запоя, так и в результате полного отказа от спиртного. Резкое падение уровня глюкозы в крови вследствие лечения сахарного диабета также может вызвать припадок у диабетика.
Эпилептические припадки могут быть генерализованными и парциальными, в зависимости от степени нарушения электрической активности головного мозга. Во время генерализованного или большого эпилептического припадка изменяется функционирование головного мозга, в то время как при парциальном припадке нарушена активность только одного участка головного мозга. Большие эпилептические припадки также разделяют на тонические эпилептические припадки и абсанс.
Большой тонический эпилептический припадок. Ему предшествует группа симптомов, именуемая аурой. Аура длится несколько секунд и дает больному возможность лечь или сесть перед полной потерей сознания и падением. В первые 30 секунд припадка тело больного сильно напрягается, дыхание становится прерывистым и даже может остановиться. Эта стадия длится несколько минут и может включать неконтролируемые движения конечностей и туловища. После припадка к больному возвращается сознание, дыхание становится нормальным, мышцы расслабляются. Расслабление мышц мочевого пузыря может вызвать недержание мочи. Больной смущен и дезориентирован в течение еще нескольких часов, у него может заболеть голова.
Эпилептический статус является тяжелым состоянием, при котором у больного постоянно повторяются большие тонические припадки, причем между ними больной не приходит в сознание. Это состояние может угрожать жизни, и больной должен находиться под постоянным медицинским наблюдением.
Абсанс. Эта форма припадков еще называется малыми эпилептическими припадками. Состояние обычно начинается в детстве и может продолжаться до подросткового возраста. Абсанс редко наблюдается у взрослых. Во время припадка ребенок теряет связь с окружающей действительностью и впадает в транс с открытыми глазами. Каждый отдельный припадок длится от 5 до 30 секунд, и после него ребенок не помнит, что происходило. Поскольку эти припадки никогда не сопровождаются падением или непроизвольными движениями, их можно и не заметить.
Простой парциальный эпилептический припадок. Во время этого припадка больной остается в сознании. Голова и глаза могут быть повернуты в одну сторону, возможны судороги или подергивания одной половины тела и лица, а больной чувствует покалывающие ощущения в этих частях тела. После приступа наступает временная слабость или паралич пораженной части тела. У больного меняется восприятие запахов, звуков и вкуса.
Психомоторный эпилептический припадок. Перед этим припадком у больного меняется восприятие вкуса и запаха, также появляется ощущение, что все это однажды происходило. Он входит в транс и не реагирует на обращения к нему в течение нескольких минут. Во время приступа больной может чмокать губами, гримасничать, совершать мелкие непроизвольные движения. После припадка больной не помнит, что происходило. Иногда следом начинается большой эпилептический припадок.
При возможности имеет смысл, подробно описать состояние больного во время припадка, чтобы иметь возможность дать врачу полную картину состояния больного. Врач проведет обследование, чтобы найти причину припадков, возможно, это будет опухоль мозга или менингит. Если причина не найдена, а припадки повторяются, больному сделают ЭЭГ, чтобы выявить аномальную активность головного мозга. ЭЭГ также поможет диагностировать форму эпилепсии, потому что каждая форма дает свою схему нарушений активности мозга. Помимо этого можно провести компьютерную томографию и магнитно-резонансное сканирование головного мозга, чтобы найти возможные структурные нарушения строения, вызывающие эпилепсию.
Лечение
Цели и принципы
Цель — предотвращение развития приступов (припадков) применением противоэпилептических средств (ПЭС). Применение ПЭС следует начинать только после установления диагноза (≥2 неспровоцированных приступов); в случае высокого (>60%) риска развития повторных непровоцированных приступов лечение назначают после 1 приступа (например, после ЧМТ (черепно-мозговая травма)).
Эпилепсия — заболевание, требующее длительной, постоянной, многолетней (≥2 лет после прекращения приступов) терапии.
Принципы медикаментозной терапии
- Начало с 1‑го, адекватного для данного типа приступов и синдрома эпилепсии препарата; лечение начинают с небольшой дозы и постепенно увеличивают ее до прекращения приступов или появления признаков передозировки(А). Начало с эффективной или близкой к ней дозе возможно при назначении леветирацетама, прегабалина, вальпроатов, лакосамида. При назначении топирамата, зонисамида, перампанела, ламотриджина, карбамазепина необходимо медленное титрование дозы. При недостаточном эффекте уточняют диагноз, проверяют регулярность приема ЛС (лекарственное средство), а также достигнута ли максимально переносимая доза. Как правило, у 70% больных правильно подобранная монотерапия обеспечивает адекватный контроль приступов. При применении большинства традиционных ПЭС необходим мониторинг их Спл (концентрация вещества в плазме (сыворотке) крови).
- У больного с впервые диагностированной эпилепсией лечение может быть начато как с традиционных ПЭС (как правило, вальпроатов или карбамазепина), так и с новых ПЭС, зарегистрированных для применения в режиме монотерапии (леветирацетам, топирамат, ламотриджин, окскарбазепин, габапентин, зонисамид)(А). В целом при выборе ЛС нужно принимать во внимание индивидуальные особенности больного (пол, возраст, сопутствующие заболевания, социальные факторы), учитывая также, что новые ПЭС, как правило, лучше переносятся и в большинстве случаев обладают меньшим потенциалом межлекарственного взаимодействия, а традиционные — дешевле.
- При парциальной эпилепсии (с парциальными приступами без вторичной генерализации или вторично-генерализованной) в качестве исходной монотерапии следует применять карбамазепин(А), вальпроаты(А), топирамат(А), леветирацетам(А), ламотриджин(А), окскарбазепин(А), габапентин(А), зонисамид(А). При парциальных приступах фенитоин и фенобарбитал также достаточно эффективны, однако, как правило, они не являются препаратами выбора вследствие побочных явлений(А). Прегабалин(А), лакосамид(А), бриварацетам(А), перампанел(А), эсликарбазепин(А) показаны в качестве дополнительной терапии при неэффективности монотерапии.
- При генерализованной эпилепсии (с первично-генерализованными тонико-клоническими приступами, абсансами, особенно в сочетании с генерализованными приступами в рамках синдромов идиопатической генерализованной эпилепсии) препаратами выбора в качестве исходной монотерапии являются вальпроаты и ламотриджин, в ряде случаев — леветирацетам. Карбамазепины, окскарбазепин, эсликарбазепин и фенитоин противопоказаны при абсансах и миоклонических приступах(А).
Атипичные абсансы, атонические и тонические приступы часто резистентны к лечению. В индивидуальных случаях может быть эффективен один из следующих ПЭС: ламотриджин, вальпроат, клоназепам, этосуксимид, фенобарбитал, леветирацетам, топирамат, ацетазоламид и глюкокортикоиды или их сочетание.
- У больных синдромом Леннокса-Гасто в качестве дополнительной терапии применяется руфинамид.
- При недифференцированных приступах следует применять вальпроаты(А).
- Только при неэффективности правильно подобранной монотерапии возможна политерапия(А). При недостаточной эффективности 1‑го препарата в режиме монотерапии можно присоединить 2‑й или перейти на монотерапию другим ЛС, как правило, с другим механизмом действия. При плохой переносимости 1‑го назначенного в режиме монотерапии препарата 2‑я монотерапия обязательна. При хорошей переносимости и неэффективности 1‑го адекватно назначенного в режиме монотерапии ЛС возможен переход на комбинированную терапию (2 ПЭС)(А). Длительное лечение 2 ПЭС осуществляют исключительно при невозможности адекватной монотерапии. Лечение 3 ПЭС целесообразно только при неэффективности терапии 2 адекватными ЛС.
- При резистентной к лечению парциальной эпилепсии целесообразно назначение новых ПЭС(А) (лакосамид, леветирацетам, бриварацетам, перампанел, ламотриджин, зонисамид, эсликарбазепин, топирамат, прегабалин и др.). Из перечисленных новых ПЭС наиболее выраженное противоэпилептическое действие (критерий эффективности — доля больных с 50% уменьшением частоты приступов) в режиме дополнительной терапии при парциальной эпилепсии оказывают леветирацетам(А), бриварацетам(А), лакосамид(А), перампанел(А), топирамат(А), прегабалин(А), зонисамид(А), эсликарбазепин(А). Лучшая переносимость отмечена при лечении леветирацетамом(А), лакосамидом(А), прегабалином(А), ламотриджином(А), окскарбазепином(А).
- Необходимо принимать во внимание возможное неблагоприятное взаимодействие ПЭС как между собой, так и с другими ЛС, что особенно важно при лечении пожилых больных (например, взаимодействие с антикоагулянтами) и женщин (например, взаимодействие с КПК (комбинированный пероральный контрацептив)). Мониторинг Спл ПЭС, в т.ч. ламотриджина, необходим при беременности и после родов. Новые ПЭС, особенно леветирацетам(А), габапентин(А), прегабалин(А), лакосамид(А), топирамат (до 200 мг/сут), перампанел, практически не взаимодействуют с другими ПЭС и прочими ЛС.
- Важно учитывать наличие у больного сопутствующих заболеваний, индивидуальных особенностей. У больных с когнитивными нарушениями целесообразно применение леветирацетама, прегабалина или ламотриджина. У больных эпилепсией, особенно фармакорезистентной, высока вероятность депрессии; в этих случаях показано применение антидепрессантов — СИОЗС (селективный ингибитор обратного захвата серотонина). Трициклические антидепрессанты (амитриптилин и др.) противопоказаны.
- Отмена ПЭС — постепенная, с обязательным учетом формы эпилепсии и ее прогноза, возможности возобновления приступов, индивидуальных особенностей пациента (следует принимать во внимание как медицинские, так и социальные факторы). Отмену противоэпилептической терапии проводят через ≥2–3 года (рекомендуемый срок ≥5 лет) после полного прекращения приступов(А). В ряде случаев противоэпилептическую терапию проводят пожизненно.
- Необходим учет интересов больного (баланс эффективности, побочных эффектов и стоимости ЛС).
- Следует с осторожностью относиться к назначению воспроизведенных препаратов (генериков) у больных эпилепсией и избегать перевода с оригинальных препаратов на генерики(C) и с одних генериков на другие(C), т. к. даже при небольших фармакокинетических отличиях возможно возобновление приступов. Не рекомендуется переводить на генерики больных, находящихся в ремиссии.
- Фармакорезистентность — продолжение приступов, несмотря на адекватное противоэпилептическое лечение, включая комбинированную терапию, минимум 2 ПЭС, Cпл которых ≥ Стер (терапевтическая концентрация лекарственного вещества в плазме крови) — требует дополнительного обследования больного и решения вопроса о хирургическом лечении эпилепсии (подобных больных около 10–15%)(А). При показаниях к хирургическому лечению фармакорезистентной эпилепсии не следует откладывать с его проведением. После операции фармакотерапию продолжают ≥1 года, а во многих случаях требуется более длительное медикаментозное лечение.
Хирургическое лечение эпилепсии — нейрохирургическое вмешательство, первичной целью которого является уменьшение частоты приступов. Хирургическое лечение эпилепсии проводится при наличии показаний при фармакорезистентной эпилепсии.
Частота приема ПЭС обычно определяется их t1/2 (периодом полуэлиминации (полужизни)). Следует стремиться к минимально возможной при лечении конкретным препаратом частоте приема (≤2 р/сут). Целесообразно применение пролонгированных лекарственных форм препаратов (Депакин® хроно и др.). Имеются данные о лучшей переносимости и более высокой эффективности ПЭС пролонгированного действия за счет стабильной Спл. Время приема ПЭС определяется как особенностями заболевания (временем развития приступов и т. д.), так и характеристиками препарата (в т. ч. побочными эффектами). Так, фенобарбитал, имеющий длительный t1/2 наряду с выраженным седативным действием, можно принимать однократно в вечерние часы. Однако во избежание резких колебаний Спл ЛС может быть предпочтительнее двукратный его прием. Некоторые ПЭС, особенно в высоких дозах, нужно принимать 3 р/сут во избежание побочных эффектов. У детей метаболизм ряда ПЭС происходит быстрее, поэтому при лечении детей целесообразны более частый прием препаратов и применение в более высоких (в расчете на 1 кг МТ (масса тела)) дозах. У пожилых метаболизм ряда ПЭС снижен. У пациентов молодого возраста ЛС в аналогичных дозах создают более высокую их Спл) у пожилых, что обусловливает необходимость начала в малых дозах и тщательного титрования дозы.
Аггравация (ухудшение или усугубление частоты) приступов возможна при применении ряда ПЭС(В); об этом необходимо помнить при лечении больных (табл. 6‑1).
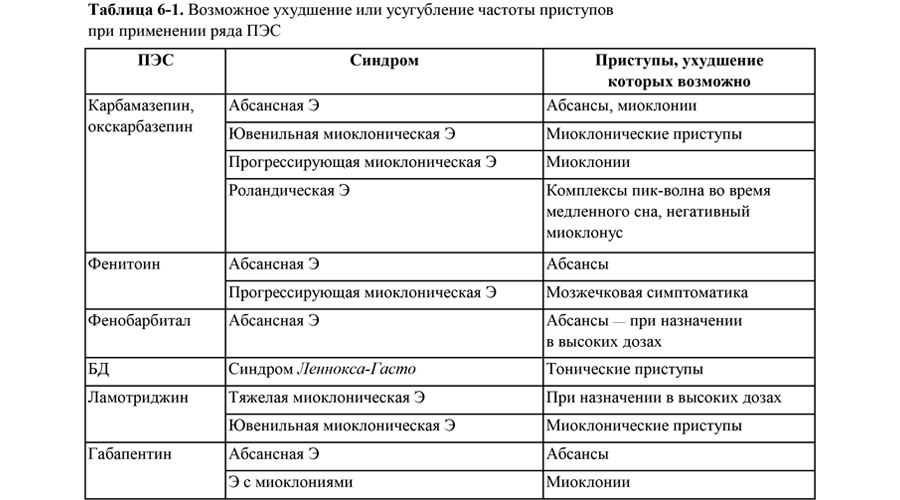
Определение Спл ПЭС — одно из основных требований Международных стандартов ведения больных эпилепсией (при применении фенитоина, карбамазепинов, вальпроатов, фенобарбитала, этосуксимида, примидона). В связи со значительными колебаниями Спл при применении индукторов или ингибиторов цитохромов печени, а также при беременности следует определять Спл ламотриджина. Важно помнить о возможности снижения эффективности п/о контрацепции под влиянием ЛС, индуцирующих микросомальные ферменты печени (фенобарбитал, фенитоин, карбамазепин, окскарбазепин и др.).
Особые группы пациентов
Прием ПЭС женщинами детородного возраста, при беременности и кормлении грудью. Вальпроаты и большинство новых ПЭС (ламотриджин, леветирацетам, габапентин, прегабалин, лакосамид, топирамат (до 200 мг/сут) не снижают эффективности КПК. Эпилепсия, за исключением редких случаев, не является противопоказанием для беременности и родов. Беременные должны находиться под совместным наблюдением лечащего эпилептолога и акушера-гинеколога. С одной стороны, прекращение приема ПЭС может вызвать нарастание тяжести и частоты приступов, что крайне неблагоприятно для плода и беременной; с другой — женщины должны быть информированы о возможности тератогенного действия ПЭС. При назначении вальпроатов женщинам детородного возраста необходимо учитывать больший, чем у других ПЭС, риск развития мальформаций у плода (дефекты нервной трубки). Желательна подготовка к беременности, оптимизация противоэпилептической терапии (с учетом потенциально тератогенного действия ЛС) до ее наступления. При беременности [с первых ее дней (лучше до наступления) на протяжении) I триместра] на фоне приема ПЭС рекомендуют прием фолиевой кислоты (5 мг/сут), а также дополнительное обследование (определение α‑фетопротеина и УЗИ плода). Кормление грудью возможно при приеме большинства ПЭС в терапевтических дозах. Необходимо наблюдение у педиатра и эпилептолога.
Лечение эпилепсии у пожилых требует знания особенностей фармакокинетики и фармакодинамики ПЭС у этой возрастной группы. Наряду с медицинскими проблемами важны также сотрудничество с семьей пациента, разъяснение целей лечения, необходимости регулярного приема ЛС, информация о возможных побочных реакциях. Доказана более высокая частота, летальность и тяжесть течения эпилептического статуса у пожилых, особенно при неадекватном лечении эпилепсии. Трудности фармакотерапии эпилепсии у пожилых связаны с заболеваниями, вызывающими ее, сопутствующей патологией, взаимодействием ПЭС с другими ЛС, принимаемыми больным вследствие соматических расстройств, возможной у пожилых гипоальбуминемией и возрастными изменениями абсорбции ЛС. Все это осложняется специфической фармакокинетикой, необычной чувствительностью к ПЭС. Важно контролировать Спл ПЭС (в т. ч. свободную фракцию). Начальная доза ПЭС должна быть несколько уменьшена у пожилых. Не рекомендуют назначение индукторов цитохрома Р450. Препараты выбора у пожилых: габапеченочная недостаточностьтин(А), ламотриджин(А). Необходимо помнить о возможности возникновения гипонатриемии при применении карбамазепина и окскарбазепина, аритмии — карбамазепина, тремора — вальпроатов, седации — фенобарбитала.
Противоэпилептические средства
Бриварацетам (brivararacetam)
ПЭС последнего поколения; отличается высокой эффективностью (в т. ч. при фармакорезистентной к другим новым ПЭП эпилепсии), хорошей переносимостью, благоприятным фармакокинетическим профилем лакосамид(А). Быстро и полностью абсорбируется после приема п/о, характеризуется линейной фармакокинетикой. практически полностью всасывается, связывается с белками плазмы на <20%; незначительно метаболизируется в печени, выделяется в основном с мочой. Имеет незначительное лекарственное взаимодействие. Связывание с гликопротеином синаптических везикул 2A (SV2A) считается основным механизмом противоэпилептического эффекта бриварацетама.
Показания. В качестве дополнительной терапии при лечении парциальных приступов с вторичной генерализацией или без таковой у взрослых и подростков старше 16 лет.
Противопоказания. Гиперчувствительность (в том числе к любому ингредиенту препарата), возраст до 16 лет, терминальная ПН, редкая наследственная непереносимость галактозы.
Побочные эффекты. Сонливость, головокружение, утомляемость.
Дозы и применение. НД (начальная доза) 50–100 мг/сут в два приема с увеличением на 50 мг/сут до 200 мг/сут.
Вальпроаты (соли вальпроевой кислоты)
Эффективны при всех типах эпилепсии и эпилептических приступов(А).
Механизм действия вальпроатов многогранен и включает влияние на различные звенья патогенеза эпилепсии.
Показания. Все формы эпилепсии и эпилептических приступов(А). Вальпроаты — ПЭС широкого спектра действия и эффективны как при генерализованных(А), так и при парциальных(А) приступах, а также при трудно дифференцируемых приступах.
Противопоказания. Гиперчувствительность, болезни печени в стадии обострения, тяжелая печеночная недостаточность (в т. ч. в семейном анамнезе), порфирия, геморрагический диатез, выраженная тромбоцитопения, нарушение функции поджелудочной железы), беременность (I триместр), кормление грудью.
Взаимодействие. Вальпроаты — ингибиторы изоферментов цитохрома Р450; часто увеличивают Спл активных метаболитов карбамазепина и ламотриджина, примидона, фенобарбитала, фенитоина (но могут и уменьшать), иногда увеличивают Спл этосуксимида и примидона. Не взаимодействуют с гормональными компонентами КПК (комбинированный пероральный контрацептив) и не снижают эффективности подобной контрацепции.
Побочные эффекты. Дозозависимые: тремор, увеличение массы тела, выпадение волос, анорексия, диспепсия, тошнота, рвота, периферические отеки, сонливость, гипераммониемия, нарушения менструального цикла. Возможны острый панкреатит, гепатотоксичность, тромбоцитопения, энцефалопатия и др.
Предостережения. Печеночная недостаточность и/или почечная недостаточность (острая и/или хроническая), угнетение костномозгового кроветворения, тенденция к геморрагии, перед оперативными вмешательствами, беременность, вождение автотранспорта. Следует контролировать картину крови. При применении у женщин детородного возраста следует помнить о возможности тератогенеза (дефекты нервной трубки) и риска снижения когнитивных функций у детей, матери которых во время беременности получали вальпроаты).
Дозы и применение при эпилепсии. П/о 2–3 р/сут. Монотерапия у взрослых и детей с массой тела >25 кг: в начальной дозе 5–15 мг/кг/сут, затем дозу повышают на 5–10 мг/кг/нед. У взрослых средняя суточная доза 1000–2500 мг. Начало лечения возможно в клинически эффективной дозе (5–15 мг/кг/сут). ВСД (высшая суточная доза) 30 мг/кг (может быть увеличена до 60 мг/кг/сут при контроле за Спл). Комбинированная терапия у взрослых: 10–30 мг/кг/сут с повышением на 5–10 мг/кг/нед. Монотерапия у детей с массой тела <25 кг: средняя доза 15–45 мг/кг/сут, ВСД 50 мг/кг. Hоворожденные — 30 мг/кг/сут, 3–10 лет — 30–40 мг/кг/сут; до 1 года — в 2 приема, более старшим — в 3 приема. При комбинированной терапии: 30–100 мг/кг/сут. Детям с массой тела <20 кг не следует применять таблетки с контролируемым высвобождением. В/в струйно по 400–800 мг или в/в капельно 25 мг/кг в течение 24, 36, 48 ч. При переходе на в/в введение после применения п/о 1‑е введение проводят в дозе 0,5–1 мг/кг/ч через 4–6 ч после последнего приема п/о.
- Габапентин (gabapentin)
Новое ПЭС; практически не метаболизируется, выделяется почками.
Показания. Эпилепсия: парциальные приступы с вторичной генерализацией и без нее у взрослых и детей старше 12 лет (монотерапия); парциальные приступы с вторичной генерализацией и без нее у взрослых (дополнительное ЛС); резистентная форма эпилепсии у детей старше 3 лет (дополнительное ЛС). Нейропатическая боль у больных старше 18 лет.
Противопоказания. Гиперчувствительность (в том числе к любому ингредиенту препарата).
Побочные эффекты. Симптомы вазодилатации, увеличение массы тела, сонливость, головокружение, атаксия, нистагм (дозозависимый), повышенная утомляемость, тремор, дизартрия; редко: тошнота, рвота, боль в животе, повышение аппетита, головная боль, амнезия, депрессия, миалгия, артралгия, аллергическая реакция и др.
Предостережения. Беременность, кормление грудью, почечная недостаточность.
Дозы и применение. При эпилепсии у взрослых и детей старше 12 лет: п/о по 300 мг 3 раза в сутки в 1‑е сутки, эффективная доза — 900–3600 мг/сут; ВСД 3600 мг (за 3 равных приема). Дети в возрасте 3–12 лет: 25–35 мг/кг/сут в 3 равных приема.
- Зонисамид (zonisamide)
Новое ПЭС; практически не метаболизируется, выделяется почками.
Показания. Монотерапия или дополнительная терапия парциальных эпилептических приступов с вторичной генерализацией или без нее.
Противопоказания. Гиперчувствительность (в том числе к любому ингредиенту препарата) (в т. ч. к сульфаниламидам).
Побочные эффекты. Атаксия, головокружение, сонливость, ажитация, нефролитиаз и др.
Взаимодействие. Карбамазепин, фенитоин, фенобарбитал снижают плазменную концентрацию зонисамида.
Дозы и применение. Начальная доза 50 мг в 2 приема. Через 1 нед дозу можно увеличить до 100 мг/сут. Эффективен в дозе 300–500 мг/сут.
- Карбамазепин (carbamazepine) [I]
Оказывает противоэпилептическое, анальгезирующее, антидепрессивное и нормотимическое действие.
Показания. Парциальные приступы с вторичной генерализацией или без таковой. Первично-генерализованные тонико-клонические приступы (но не другие генерализованные приступы)(А). Невралгия тройничного нерва, профилактика маниакально-депрессивных нарушений, резистентных к лечению препаратами лития.
Противопоказания. Гиперчувствительность (в том числе к любому ингредиенту препарата), нарушения АВ‑проводимости, костномозгового кроветворения, порфирия, одновременное применение ИМАО (ингибитор моноаминоксидазы) и солей лития, абсансы, миоклонические приступы.
Побочные эффекты. Дозозависимые: диплопия, головокружение, головная боль, тошнота, сонливость, нейтропения, гипонатриемия, гипокальциемия, аритмия. Сыпь, агранулоцитоз, апластическая анемия, гепатотоксичность, синдром Стивенса-Джонсона, тромбоцитопения и др.
Предостережения. Печеночная недостаточность, хроническая почечная недостаточность, тяжелая СН (сердечная недостаточность (включает как хроническую, так и недавно возникшую СН)), аллергическая реакция, повышение внутриглазное давление), ДГПЖ (доброкачественная гиперплазия предстательной железы), беременность, вождение автотранспорта. Следует контролировать картину крови.
Взаимодействие. Индуктор микросомальных ферментов печени. Часто снижает Спл клоназепама, ламотриджина, фенитоина (возможно повышение), вальпроата, а также КПК (следовательно, контрацепция становится неэффективной).
Дозы и применение. При эпилепсии у взрослых: п/о начиная с 200 мг/сут в 2 приема с постепенным увеличением на 200 мг/нед до достижения ПД (поддерживающая доза) 600–1200 мг. ВСД 1600 мг. Стер — 4–12 мкг/мл. Частота приема — 3 р/сут. Целесообразно применение ретардных л. ф. 1–2 р/сут. У детей до 4 лет — НД 20–60 мг/сут, старше 4 лет — 100 мг/сут. ПД у детей 10–20 мг/сут.
- Клоназепам [I]
Превосходит по транквилизирующей активности большинство других анксиолитиков.
Показания. Все виды тревожных расстройств(В).
Дозы и применение. У взрослых: п/о, начиная с 1 мг (0,5 мг пожилым), в течение 4 сут, затем постепенно увеличить до ПД 2–6 мг в течение 2–4 нед. ВСД 20 мг. Частота приема — 3 р/сут. Стер — 0,02–0,08 мг/мл.
- Лакосамид (lacosamide) [I]
Новое высокоэффективное ПЭС(А), в т. ч. при фармакорезистентной эпилепсии. Метаболизируется в печени, выделяется с мочой. Фармакокинетика носит линейный характер.
Показания. Парциальные приступы с вторичной генерализацией или без нее(А).
Противопоказания. Гиперчувствительность (в том числе к любому ингредиенту препарата) (в т. ч. к сое и арахису), АВ‑блокада II–III ст., возраст до 16 лет.
Побочные эффекты. Дозозависимые: головокружение, головная боль, тошнота и диплопия; удлинение интервала (возможно развитие АВ‑блокады, обморока и брадикардии).
Предостережения. Почечная недостаточность (КК (клиренс креатинина) <30 мл/мин), нарушения проводимости, СН, ИМ (инфаркт миокарда) (в анамнезе), использование в комбинации с ЛС, которые вызывают удлинение интервала P–R.
Взаимодействие. С другими ПЭС не взаимодействует; мощные индукторы цитохрома Р450 могут вызвать умеренное снижение Спл лакосамида.
Дозы и применение. П/о в НД 100 мг/сут (в 2 приема); увеличение на 100 мг/нед до ПД 200–400 мг/сут в 2 приема. Раствор для инфузий назначают, если временно невозможна п/о терапия: в/в в течение 15–60 мин 2 раза в сутки.
- Ламотриджин (lamotrigine)
ПЭС широкого спектра действия(А). Эффективен при синдроме Леннокса-Гасто. Оказывает благоприятное действие на когнитивные функции, настроение и поведение больных(А).
Показания. Монотерапия и дополнительная терапия парциальных и генерализованных приступов(А) (в т. ч. простых и сложных парциальных, вторично-генерализованных, первично-генерализованных и абсансов).
Противопоказания. Гиперчувствительность (в том числе к любому ингредиенту препарата), возраст до 2 лет.
Побочные эффекты. Дозозависимые: сонливость, диплопия, головная боль, атаксия, тремор, тошнота. Сыпь, синдром Стивенса-Джонсона и др. Кожная сыпь наблюдается у 5% больных; лечение следует начинать в малых дозах и очень медленно титровать дозу.
Предостережения. Печеночная недостаточность, почечная недостаточность, аллергические реакции, беременность, кормление грудью. Тщательно следить за возможными аллергическими реакциями, контролировать показатели крови и функции печени, не допускать резкой отмены ЛС. При нарушении функции печени НД, наращиваемую дозу и ПД следует уменьшить приблизительно на 50% и 75% при умеренной и тяжелой печеночной недостаточности соответственно. При конечной стадии ХПН (хроническая почечная недостаточность) НД вычисляется в соответствии со стандартной схемой назначения ЛС; уменьшенные ПД могут быть эффективны у пациентов со значительным снижением функции почек. У пациентов старше 65 лет изменения схемы дозирования не требуется. Во время беременности и после родов имеют место значительные колебания Спл ламотриджина.
Взаимодействие. Не снижает эффективности п/о контрацепции, но Спл самого ПЭС уменьшается при применении КПК. Противоэпилептические препараты (фенитоин, карбамазепин, фенобарбитал, примидон), парацетамол ускоряют метаболизм ламотриджина и укорачивают его T1/2 в 2 раза. Вальпроаты вызывают замедление метаболизма ламотриджина и увеличивает его T1/2 до 70 ч у взрослых и до 45–55 ч у детей.
Дозы и применение. Монотерапия у взрослых: в НД 25 мг с последующим повышением на 25 мг, затем на 50 мг до достижения ПД 100–200 мг/сут в 2 приема. Дозу повышать очень медленно, ≤1 раза в 2–3 нед. У принимающих ЛС (индукторы ферментов печени) взрослых начинают с 50 мг с последующим повышением на 50 мг до достижения ПД 300–400 мг в 2 приема. У детей 2–12 лет начинают с 2 мг/кг/сут в 2 приема до достижения ПД 5–15 мг/кг в 2 приема. У взрослых, принимающих ингибиторы ферментов печени (вальпроат), начинают с 25 мг, медленно увеличивают на 25 мг до достижения ПД 100–200 мг. У детей начинают с 0,15 мг/кг и медленно повышают до 1–5 мг/кг.
- Леветирацетам (levetiracetam) [I]
Новое ПЭС; отличается высокой эффективностью (в т. ч. при фармакорезистентной эпилепсии), хорошей переносимостью, широким спектром действия и благоприятным фармакокинетическим профилем(А). Оказывает позитивное влияние на когнитивные функции(А). При приеме п/о практически полностью всасывается, связывается с белками плазмы на ≤10%; незначительно метаболизируется в печени, выделяется в основном с мочой в неизмененном виде или в виде неактивных метаболитов.
Показания. В качестве монотерапии при лечении парциальных приступов с вторичной генерализацией или без таковой у взрослых и подростков старше 16 лет. Дополнительная терапия парциальных приступов с вторичной генерализацией или без таковой у взрослых и детей старше 4 лет, миоклонических приступов у взрослых и подростков старше 12 лет, страдающих ювенильной миоклонической эпилепсией, первично-генерализованных судорожных (тонико-клонических) приступов у взрослых и подростков старше 12 лет, страдающих идиопатической генерализованной эпилепсией.
Противопоказания. Гиперчувствительность (в том числе к любому ингредиенту препарата), беременность, кормление грудью, возраст до 4 лет.
Побочные эффекты. Сонливость, астения, головокружение; редко: головная боль, анорексия, диарея, тошнота, атаксия, бессонница, нервозность, тремор, кожная сыпь, диплопия и др.
Дозы и применение. Взрослым п/о 1–3 г/сут в 2 приема. НД 500 мг 2 раза в сутки (начало лечения в эффективной дозе) с увеличением на 500 мг/сут каждые 2–4 нед. У пожилых t1/2 увеличивается, рекомендуется применение в более низких дозах. У больных с ХПН: индивидуальный подбор дозы в зависимости от КК.
- Окскарбазепин (oxcarbazepine) [I]
Новое ПЭС, производное карбамазепина. Как правило, лучше его переносится, но эффективность не выше, чем у карбамазепина. Всасывается полностью при приеме п/о, быстро метаболизируется в печени с образованием активного метаболита, около 40% связывается с белками плазмы, выводится в виде метаболитов преимущественно почками. Снижает эффективность КПК и ряда ПЭС.
Показания. Парциальные приступы с вторичной генерализацией или без нее (у взрослых и детей в возрасте от 1 мес и старше). Первично-генерализованные тонико-клонические приступы(А) (у взрослых и детей в возрасте от 2 лет и старше).
Противопоказания. Гиперчувствительность (в том числе к любому ингредиенту препарата), кормление грудью.
Побочные эффекты. Часто: сонливость, головная боль, головокружение, диплопия, тошнота, рвота, чувство усталости (у ≥10%), атаксия, раздражительность, летаргия, нистагм, тремор, снижение аппетита, гиперурикемия, гипонатриемия; редко: ангионевротический отек, сыпь; очень редко: аритмия и др. Гипонатриемия отмечается чаще, чем при применении карбамазепина.
Предостережения. Гиперчувствительность (в том числе к любому ингредиенту препарата) к карбамазепину, беременность.
Дозы и применение. В виде монотерапии или в качестве дополнительной терапии. НД 600 мг/сут в 2 приема. Средняя терапевтическая доза 600–2400 мг/сут. Дозу можно увеличивать на ≤600 мг/сут с интервалами 1 нед. У детей старше 2 лет НД 8–10 мг/кг/сут в 2 приема, средняя — 30 мг/кг/сут.
- Прегабалин (pregabalin) [I]
Новое высокоэффективное ПЭС(А). Практически не подвергается метаболизму, не взаимодействует с другими ЛС, в т. ч. п/о контрацептивами; как правило, хорошо переносится(А). Положительно влияет на эмоциональное состояние больных. При приеме п/о практически полностью всасывается, не связывается с белками плазмы. Выделяется с мочой в неизмененном виде.
Показания. Дополнительная терапия при лечении больных с парциальными приступами с или без вторичной генерализации. Нейропатическая боль. Уменьшает тревогу.
Противопоказания. Гиперчувствительность (в том числе к любому ингредиенту препарата), возраст до 18 лет.
Побочные эффекты. Сонливость, головокружение, атаксия, нарушение внимания, ухудшение памяти, тремор, повышение аппетита, диплопия и др.
Дозы и применение. Взрослым п/о 150–600 мг/сут в 2–3 приема. НД 150 мг/сут с увеличением на 150 мг/сут каждые 3–7 сут. Пожилым рекомендуют в более низких дозах. При ХПН: индивидуальный подбор дозы в зависимости от КК.
- Перампанел (perampanel)
Новое высокоэффективное ПЭС, селективный неконкурентный антагонист глутаматных АМРА-рецепторов.
Показания. Дополнительная терапия при лечении больных с парциальными приступами с или без вторичной генерализации.
Противопоказания. Гиперчувствительность (в том числе к любому ингредиенту препарата), возраст до 12 лет, беременность, кормление грудью, тяжелая печеночная недостаточность, почечная недостаточность, гемодиализ.
Побочные эффекты. Головокружение, сонливость, атаксия и др.
Взаимодействие. Карбамазепин, окскарбазепин, фенитоин снижают плазменные концентрации перампанела.
Дозы и применение. П/о перед сном 1 раз в сутки по 2 мг в сутки с последующим увеличением до 4–8 мг в сутки.
- Руфинамид (rufinamide)
Новый противоэпилептический препарат.
Показания. Дополнительная терапия эпилептических приступов, ассоциированных с синдромом Леннокса-Гасто у пациентов старше 4 лет.
Противопоказания. Тяжелая печеночная недостаточность, непереносимость лактозы.
Побочные эффекты. Сонливость, головокружение, головная боль, тошнота, рвота и др.
Дозы и применение. Начальная суточная доза у пациентов массой тела менее 30 кг — 200 мг, более 30 кг — 400 мг. Максимальная рекомендованная суточная доза у больных до 30 кг — 1000 мг в сутки, у больных 30–50 кг — 1800 мг в сутки, у больных 50–70 кг — 2400 мг в сутки, у больных массой тела более 70 кг — 3200 мг в сутки.
Взаимодействие. Вальпроевая кислота снижает клиренс руфинамида.
- Топирамат (topiramate) [I]
Высокоэффективное ПЭС(А). Обладает нейропротекторными свойствами. Незначительно связывается с белками плазмы, метаболизируется в печени, выводится преимущественно с мочой. Фармакокинетика носит линейный характер.
Показания. Для взрослых и детей с парциальными или генерализованными тонико-клоническими приступами как в режиме монотерапии, так и в комбинации с другими ПЭС(А). В качестве средства дополнительной терапии у детей и взрослых при лечении приступов, связанных с синдромом Леннокса-Гасто.
Противопоказания. Гиперчувствительность (в том числе к любому ингредиенту препарата), возраст до 2 лет.
Побочные эффекты. Атаксия, нарушение концентрации внимания, спутанность сознания, головокружение, усталость, парестезии, сонливость и нарушение мышления. Редко: возбуждение, амнезия, анорексия, афазия, депрессия, диплопия, эмоциональная лабильность, тошнота, нефролитиаз, нистагм, нарушения речи, извращение вкусовых ощущений, нарушения зрения, уменьшение массы тела и др.
Предостережения. Печеночная недостаточность, почечная недостаточность. При умеренном или выраженном поражении почек для достижения устойчивой Спл может понадобиться 10–15 сут. У лиц с предрасположенностью к нефролитиазу может повысить риск образования камней в почках. При беременности и кормлении грудью применять с учетом риск/польза.
Взаимодействие. Взаимодействие с другими ПЭС незначительно, но нужно учитывать способность индуцировать ферменты печени.
Дозы и применение. Взрослым обычно 200–600 мг/сут в 2 приема. ВСД 1600 мг. Начинают с 25 мг на ночь в течение 1‑й нед, затем дозу постепенно увеличивают на 25–50 мг (2 приема); дозу увеличивают медленно, интервал 1–2 нед. Медленный темп титрования значительно уменьшает частоту нежелательных явлений. Детям старше 2 лет: в 1‑ю нед по 0,5–1 мг/кг перед сном, затем дозу постепенно повышают на 0,5–1 мг/кг/сут (в 2 приема).
- Фенитоин (phenytoin) [I]
Относительно эффективен, но не является препаратом выбора вследствие достаточно выраженных побочных эффектов(А) и нелинейной фармакокинетики.
Показания. Все формы приступов, за исключением абсансов.
Противопоказания. Гиперчувствительность (в том числе к любому ингредиенту препарата), синдром Морганьи-Адамса-Стокса, АВ‑блокада II–III ст., СА‑блокада и синусовая брадикардия, беременность, кормление грудью.
Побочные эффекты. Дозозависимые: нистагм, атаксия, анорексия, тошнота, рвота, агрессия, депрессия, сонливость, головная боль, мегалобластная анемия, гипергликемия, гипокальциемия, остеомаляция, неонатальные геморрагии. Акне, гиперплазия десен, грубые черты лица, гирсутизм, волчаночноподобный синдром, псевдолимфома, периферическая нейропатия, сыпь, синдром Стивенса-Джонсона, контрактура Дюпюитрена, гепатотоксичность, тератогенность.
Предостережения. Печеночная недостаточность, ХСН, СД (сахарный диабет), лихорадка, кахексия, порфирия, СКВ (системная красная волчанка), вождение автотранспорта. Следует контролировать картину крови, функцию печени, помнить, что фармакокинетика фенитоина отличается нелинейным характером.
Дозы и применение. При эпилепсии у взрослых: прием п/о во время или после еды, сначала 150–300 мг/сут в 3 приема, затем с постепенным медленным увеличением на 100 мг/мес до достижения ПД 300–500 мг/сут. Стер — 10–40 мкг/мл. У детей: НД 5 мг/кг/сут в 2 приема, ПД 4–8 мг/кг/сут, ВСД 300 мг. При тяжелой печеночной недостаточности необходимо уменьшить суточную дозу на 50%.
Фенобарбитал и другие барбитураты
- Фенобарбитал (phenobarbital) [I]
Достаточно эффективен, но не является препаратом выбора вследствие выраженных побочных эффектов(А). Оказывает противоэпилептическое, седативное, снотворное и миорелаксирующее действие.
Показания. Все типы приступов, за исключением абсансов.
Противопоказания. Гиперчувствительность (в том числе к любому ингредиенту препарата), порфирия (в т. ч. в анамнезе), беременность (I и III триместры), кормление грудью.
Побочные эффекты. Дозозависимые: утомляемость, усталость, депрессия, бессонница (у детей), гиперкинезы (у детей), возбудимость (у детей), агрессивность, ухудшение памяти, нарушение либидо, импотенция, дефицит фолатов, неонатальное кровотечение, гипокальциемия, остеомаляция. Сыпь, эксфолиация, токсический эпидермальный некроз, гепатотоксичность, тератогенность.
Предостережения. Печеночная недостаточность (в т. ч. в анамнезе), Почечная недостаточность, беременность, анемия, диспноэ, ХОБЛ (хроническая обструктивная болезнь легких), бронхоспазм (в т. ч. в анамнезе), астматический статус, СД, лекарственная зависимость, миастения, гиперкинез, тиреотоксикоз, гипофункция надпочечников (в т. ч. пограничные состояния), депрессия, суицид, острый и/или хронический болевой синдром, детский и пожилой возраст, лица с нарушениями психического развития, вождение автотранспорта. Следует контролировать картину крови, функции печени и почек. Усиливает процессы биотрансформации в печени. Не допускать резкого прекращения приема.
Дозы и применение. При эпилепсии у взрослых: п/о начиная с 100 мг в вечернее время или 2 раза в сутки. Доза у взрослых — 100–250 мг/сут. Стер — 10–40 мкг/мл. Детям по 3–5 мг/кг/сут. Дозы медленно повышают и медленно снижают.
- Примидон (primidone)
В печени частично превращается в фенобарбитал и фенилэтилмалонамид, обладающие противоэпилептической активностью.
Дозы и применение. У взрослых: п/о после еды начиная со 100–125 мг в вечернее время, затем каждые 3 сут суточную дозу увеличивают на 250 мг до ПД 750–1000 мг. Стер — 5–12 мг/мл. Детям по 12–25 мг/кг/сут (ПД).
- Эсликарбазепин (eslicarbazepine)
Новое ПЭС; метаболизируется печенью, выводится почками.
Показания. Эпилепсия у взрослых в качестве дополнительной терапии при парциальных эпилептических приступах с вторичной генерализацией или без нее.
Противопоказания. Гиперчувствительность (в том числе к любому ингредиенту препарата), возраст до 18 лет, беременность, АВ‑блокада II–III ст., тяжелая печеночная недостаточность и печеночная недостаточность.
Побочные эффекты. Головокружение, сонливость, головная боль, рвота и др.
Дозы и применение. В НД 400 мг 1 раз в сутки; через 1–2 нед дозу повышают до 800 мг/сут.
- Этосуксимид (ethosuximide) [I]
Показания. Один из ЛС выбора при абсансах, менее эффективен при миоклониях, атонических приступах.
Противопоказания. Гиперчувствительность (в том числе к любому ингредиенту препарата), беременность, кормление грудью.
Побочные эффекты. Атаксия, головная боль, тошнота, рвота, угнетение кроветворения и др.
Дозы и применение. Для взрослых и детей НД 5–10 мг/кг, каждые 4–7 сут увеличивать на 5 мг/кг, ПД для взрослых 15 мг/кг, для детей — 20 мг/кг.
ЛС, применяемые для купирования эпилептического статуса (ЭС)
Различают ЭС генерализованных (первично или вторично) приступов — тонико-клонических, тонических, клонических, миоклонических, абсансных, а также статус парциальных (простых или сложных) приступов.
Угрожающим жизни состоянием, требующим ургентной терапии, является ЭС генерализованных тонико-клонических приступов. Основные цели лечения: 1) поддержание жизненно важных функций организма; 2) выявление и лечение причин ЭС или провоцирующих факторов; 3) прекращение эпилептической активности. Лечение ЭС следует начинать как можно раньше(А).
Диазепам [I] — ЛС выбора 1‑й очереди. Вводят в/в со скоростью 2,5 мг/мин взрослым 10–20 мг, детям 0,2–0,3 мг/кг. При необходимости через 10–20 мин может быть введен повторно. Возможно также капельное введение 100 мл диазепама (100 мг) в 500 мл 5% раствора глюкозы со скоростью 40 мл/ч. Эффективно также применение 5–10 мл специального раствора для ректального введения. Преимущество: диазепам эффективен при всех видах ЭС. Недостатки: короткая продолжительность действия, риск угнетения дыхания, сердечной деятельности, снижение АД.
Вальпроевая кислота [I]. В дозе 500 мг вводят в/в в течение 3–5 мин с последующим постоянным либо повторным введением до 2500–3000 мг/сут. В ПД вводят медленно (обычно 4 раза в сутки) или проводят постоянную инфузию (1 мг/кг/ч). После купирования ЭС пациент может быть одномоментно переведен на прием п/о вальпроатов (депакин хроно, конвулекс). Преимущество: быстрота и простота применения (достижение Стер за 3–5 мин). Хорошая переносимость. Отсутствуют седативные свойства. Не угнетает дыхание, не снижает АД, не вызывает изменения ЭКГ, не оказывает местного действия. Обычно не требует мониторинга Спл. Дозы в/в и п/о эквивалентны. Пациент может быть переведен на п/о вальпроаты в соответствующей дозе. Описано успешное применение леветирацетама [I] и лакосамида [I] (лекарственная форма для в/в введения) для купирования ЭС. ЛС применяют у пациентов с нарушением глотания или при неэффективности диазепама и вальпроата либо при наличии противопоказаний. Суточная доза леветирацетама до 3000 мг, лакосамида — до 400 мг.
Однако зарегистрированных показаний к применению данных препаратов для купирования ЭС нет. ЛС разрешены к применению у больных с нарушением глотания. Преимущества: минимальное лекарственное взаимодействие, отсутствие влияния на АД, отсутствие угнетения дыхания и сердечной деятельности.
Фенитоин [I] — см. также выше ЛС выбора 2‑й очереди; применяют в случае, если ЭС не купирован в течение 30 мин. Вводят взрослым в/в* 15–18 мг/кг, детям — 20 мг/кг со скоростью ≤2,5 мг/мин. В случае отсутствия лекарственной формы для в/в введения может быть введен через назогастральный зонд (таблетки измельчают) в дозе 20–25 мг/кг. Повторное введение может быть осуществлено через ≥24 ч только при мониторинге Спл ЛС (20 мкг/мл). Преимущества: эффективен при всех видах ЭС, пролонгированное действие не сопровождается угнетающим влиянием на ЦНС, можно применять длительно. Недостатки: замедлено начало действия, нелинейная фармакокинетика; возможны аритмии, вследствие чего обязателен мониторинг ЭКГ; не может быть применен у больных с АВ‑блокадой II–III ст., СССУ (синдром слабости синусового узла), в первые 3 мес после ИМ.
* В настоящее время в России лекарственная форма фенитоина для парентерального введения не зарегистрирована.
Тиопентал натрия [I] — ЛС выбора 3‑й очереди. 100–250 мг вводят в/в в течение 20 с, далее 50 мг каждые 2–3 мин до прекращения приступов, обычно вводят 3–5 мг/кг/ч. Преимущества: высокоэффективен, потенциально церебропротекторный препарат, снижает ВЧД (внутричерепное давление). Недостатки: выраженная тенденция к кумуляции, уменьшение церебрального кровотока; возможно развитие толерантности; противопоказан при порфирии. Предпочтительно применение в условиях ОИТ (отделение интенсивной терапии) в связи с риском угнетения дыхания.
Мидазолам (водорастворимый БД (бензодиазепин(овый))) [I] — вводят в/в болюсно 0,1–0,3 мг/кг с последующей в/в инфузией со скоростью 0,04–0,05 мг/кг/ч. t1/2 ≈ l,5 ч. Возможна кумуляция при пролонгированном использовании. У взрослых в дозе 0,15 мг/кг вызывает угнетение дыхания. В официальных показаниях отсутствует ЭС.
Толерантность и повторно возникающие приступы могут представлять трудности.
Пропофол [I] (общий анестетик) — применяют на стадии рефрактерного ЭС в условиях ОИТ в связи с необходимостью ИВЛ (искусственная вентиляция легких) 2 мг/кг, затем 5–10 мг/кг/ч. Большой объем распределения и короткий t1/2. Быстрое восстановление сознания. Применение может осложняться липидемией, ацидозом, а также рабдомиолизом, особенно у детей. Повторяющиеся приступы с внезапным прекращением.
Источник информации
Федеральное руководство по использованию лекарственных средств (формулярная система). Выпуск XVIII. — М.: Видокс, 2017.
См. также:
ЭПИЛЕПСИЯ (Словарь терминов, используемых в психиатрии / Ю.А. Александровский. 5-е изд., перераб. и доп. М.: ВЕДАНТА, 2021)
Описание проверено экспертом
Оцените статью:
- Смешанные припадки
- Атонические припадки
- Большие припадки
- Большие припадки у детей
- Большие судорожные припадки
- Диффузный большой судорожный припадок
- Диэнцефальная эпилепсия
- Генерализованные абсансы
- Корковая и бессудорожная формы эпилепсии
- Первично-генерализованный припадок
- Первично-генерализованный судорожный припадок
- Первично-генерализованный тонико-клонический припадок
- Припадок генерализованный
- Пикнолептический абсанс
- Атипичные судорожные припадки
- Сложные судорожные припадки
- Судорожные припадки
- Судорожные состояния
- Судорожные формы эпилепсии
- Припадок судорожный
- Первично-генерализованные припадки
- Повторные эпилептические припадки
- Эпилептические припадки
- Джексоновская эпилепсия
- Рефрактерная эпилепсия у детей
- Смешанные формы эпилепсии
- Судорожное состояние
- Эпилепсия grand mal
Почему возникает эпилепсия и как ее лечат?
Эпилепсия — хроническое неврологическое заболевание, которое характеризуется повторяющимися внезапными приступами, развивается в результате патологического электрического импульса в головном мозге.
Опубликовано на сайте: 14.06.23 | Обновлено на сайте: 16.06.23
Полужирным шрифтом выделены лекарства, входящие в справочники текущего года. Рядом с названием препарата может быть указан ежегодный уровень индекса информационного спроса (показатель, который отражает степень интереса потребителей к информации о лекарстве).
эпилепсия
судороги
пациенты с эпилепсией, дети до 2 лет с рефрактерной эпилепсией, эпилепсия, у пациентов до 18 лет с СЭГА и рефрактерной эпилепсией, неконтролируемая эпилепсия, эпилепсией, смешанными формами эпилептических приступов, эпилептический синдром, эпилепсии, эпилептические припадки, эквиваленты эпилептических припадков, Больные эпилепсией с припадками, плохо поддающимися контролю лечебными средствами, эпиприпадки, фармакологически неконтролируемая эпилепсия, эпилепсия (амитриптилин снижает судорожный порог), при эпилепсии, эпилепсией, не получающих адекватной противосудорожной терапии, Эпилепсия, которая не контролируется в должной степени с помощью лекарственных препаратов, Эпилепсия с частыми припадками, эпилептическим синдромом, эпилепсия с постоянными припадками, утяжеление течения эпилепсии, Нестабильная эпилепсия, эпилепсия с редкими припадками, эпилепсия, не контролируемая лечением, увеличение частоты судорожных приступов при эпилепсии, эпилепсия, резистентная к проводимой терапии, страдающие эпилепсией, контролируемой эпилепсией, неконтролируемые судорожные припадки, неконтролируемые судорожные приступы, неконтролируемые судороги, судорожный синдром, при судорожном синдроме, судороги, судороги в начале инсульта, Повышенная судорожная готовность, Снижение порога судорожной готовности, судорожные расстройства, судорожные припадки, судорожные состояния, судорожный синдром неустановленной этиологии, судорожных расстройствах, судорожными состояниями, судорожными расстройствами, повышенная судорожная активность, судорожный синдром различного генеза, судорожном синдроме, эпилептиформные судороги, заболевания, сопровождающиеся судорожным синдромом, развитию судорог, к возникновению судорожного синдрома, судорожным синдромом, судорожный синдром любого генеза, генерализованные судорожные припадки, судорожного синдрома, судорогах, Детский возраст до 3 лет при применении в качестве дополнительного средства при лечении парциальных судорог с вторичной генерализацией, парциальных судорог с вторичной генерализацией у детей младше 12 лет, парциальных судорог у детей младше 12 лет, детский возраст до 12 лет при монотерапии парциальных судорог, парциальных судорог с вторичной генерализацией и без нее у детей в возрасте до 3 лет, Применение в качестве монотерапии парциальных судорог с вторичной генерализацией, судорожный синдром (тетания), судорожными припадками, судорогами, детский возраст до 12 лет при монотерапии парциальных судорог со вторичной генерализацией, Применение в качестве дополнительного средства при лечении парциальных судорог без вторичной генерелизации, страдающих судорожными припадками с судорогами, афебрильные судороги (в течение 48 ч после предыдущей иммунизации вакциной, содержащей коклюшный компонент), сопровождающаяся судорогами, судорожный сидром на введение компонента I лекарственного препарата, парциальных судороги до 12 лет, повторные судороги (в течение 7 дней после введения вакцины, содержащей коклюшный компонент), неконтролируемыми судорожными приступами, тонико-клонические судороги, парциальных судорог с вторичной генерализацией до 12 лет, Детский возраст до 3 лет при применении в качестве дополнительного средства при лечении парциальных судорог, Применение в качестве дополнительного средства при лечении парциальных судорог с вторичной генерализацией, Применение в качестве монотерапии парциальных судорог без вторичной генерелизации,



