J67 Гиперсенситивный пневмонит, вызванный органической пылью, МКБ-10
- J67.0 Легкое фермера [сельскохозяйственного работника]
- J67.1 Багассоз (от пыли сахарного тростника)
- J67.2 Легкое птицевода
- J67.3 Субероз
- J67.4 Легкое работающего с солодом
- J67.5 Легкое работающего с грибами
- J67.6 Легкое сборщика коры клена
- J67.7 Легкое контактирующего с кондиционером и увлажнителями воздуха
- J67.8 Гиперсенситивные пневмониты, вызванные другой органической пылью
- J67.9 Гиперсенситивный пневмонит, вызванный неуточненной органической пылью
Отредактировано: 05.07.2024
Гиперчувствительный пневмонит
Определение
Гиперчувствительный пневмонит (ГП) – интерстициальное воспалительное заболевание, возникающее у восприимчивых лиц в результате иммуноопосредованной реакции на вдыхаемые вещества антигенной природы. Ранее для обозначения этого заболевания использовался термин «экзогенный аллергический альвеолит» [1].
Неингаляционный вариант ГП может быть одним из проявлений лекарственно-индуцированных заболеваний легких [2].
Классификация
Выделяют острый и хронический гиперчувствительный пневмонит, причем эти формы характеризуются различными клинико-рентгенологическими проявлениями и особенностями течения. Не рекомендуется использовать термин «подострый ГП», так как для него не разработано четких диагностических критериев. Для фибротического ГП (подвид хронического ГП) рекомендуется указывать наличие или отсутствие прогрессирования, поскольку от этого зависит тактика лечения [1].
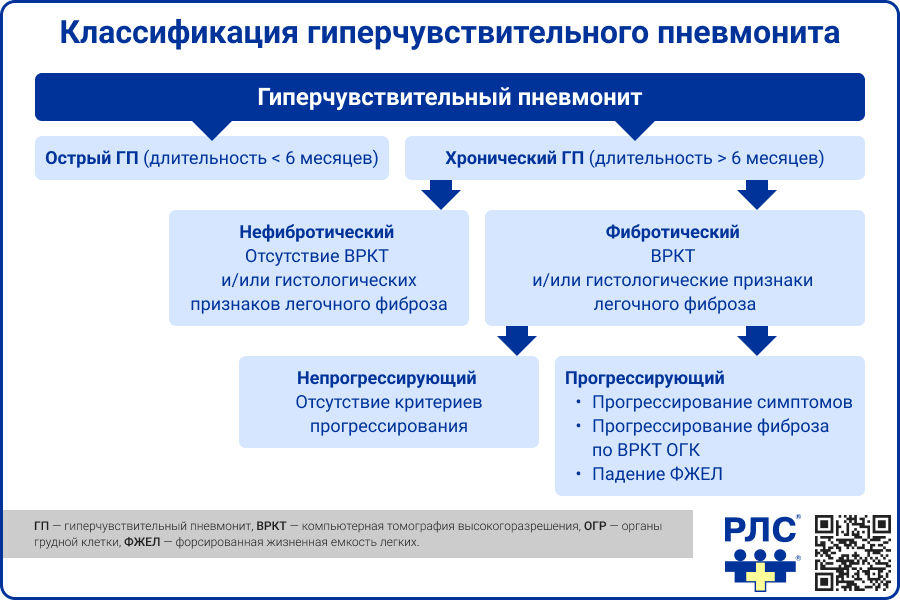
Примеры формулировки диагноза:
- Острый гиперчувствительный пневмонит.
- Хронический гиперчувствительный пневмонит, фибротический прогрессирующий фенотип.
- Хронический гиперчувствительный пневмонит, нефибротический фенотип.
Этиология
Сенсибилизация происходит в домашних условиях или на рабочем месте, как правило, при вдыхании содержащей аллергены пыли.
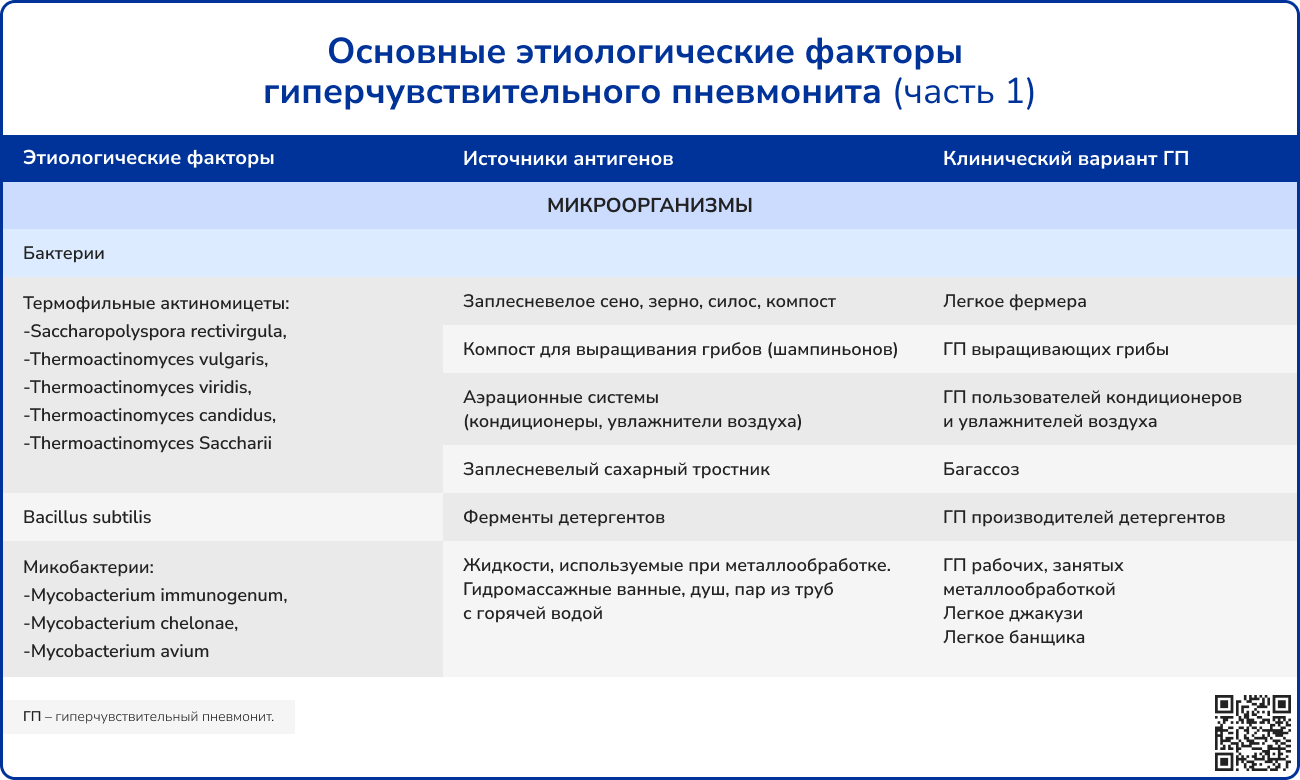
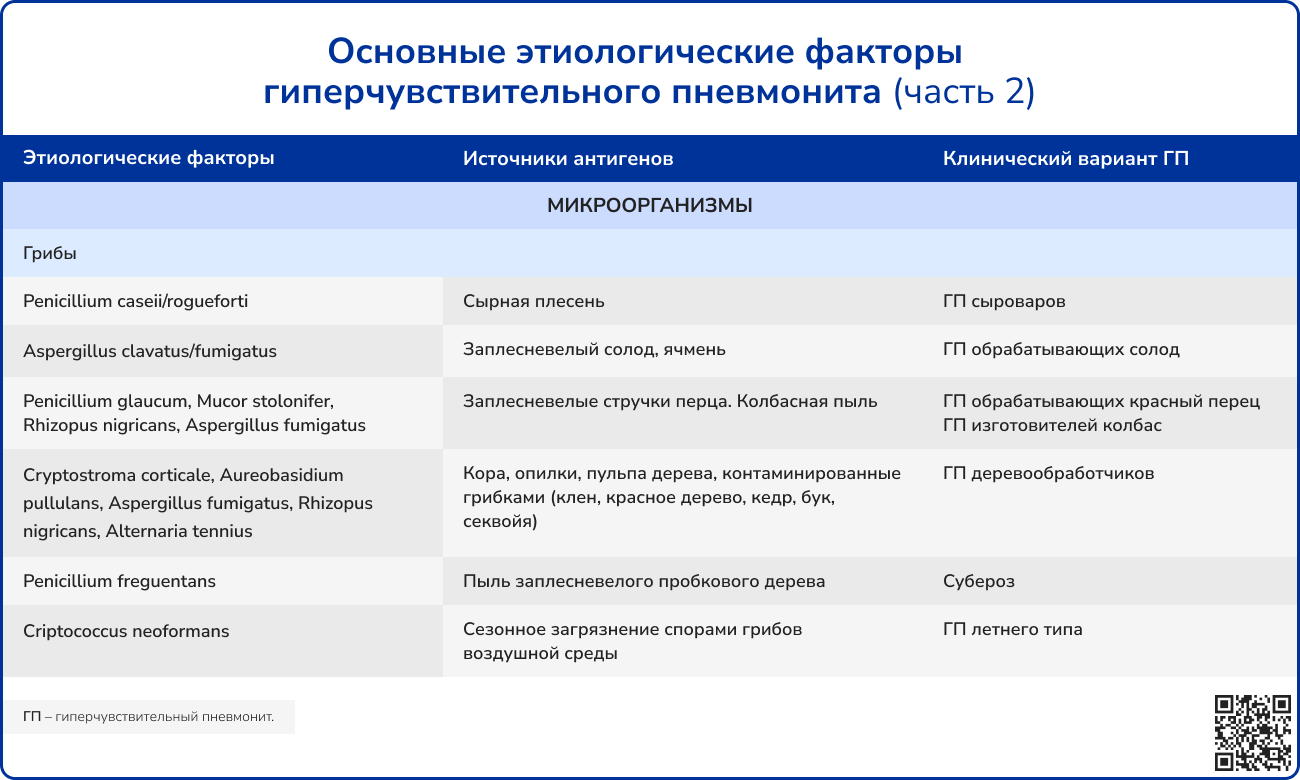

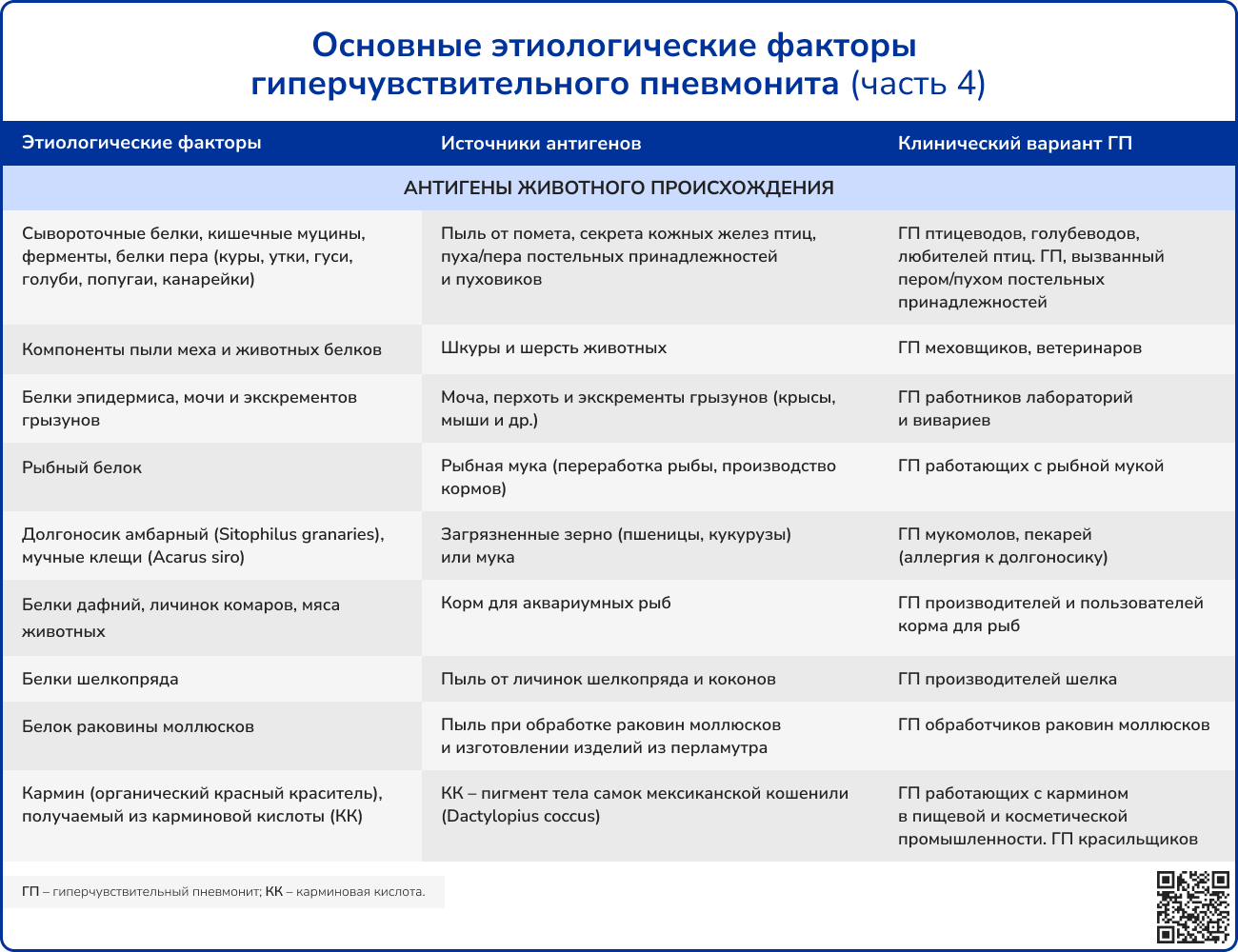
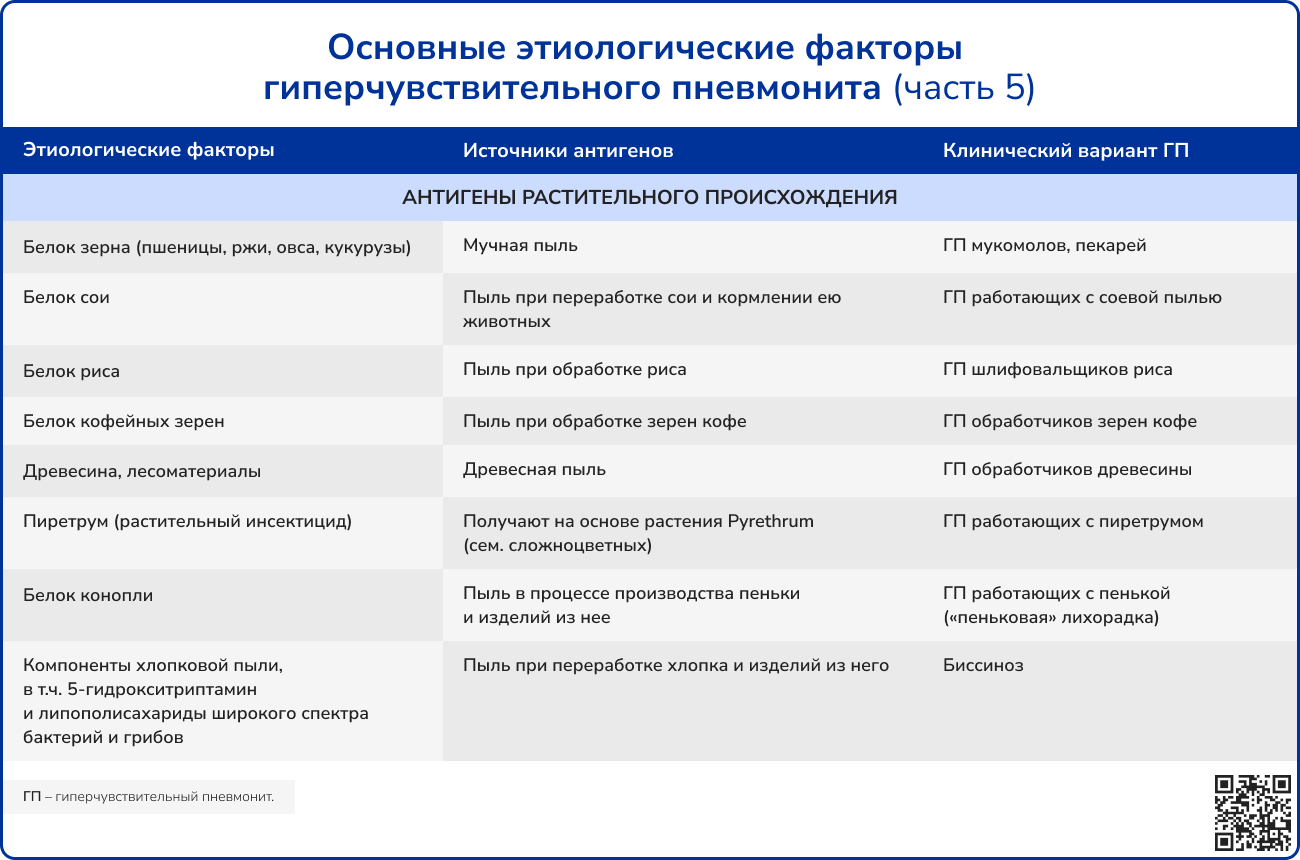
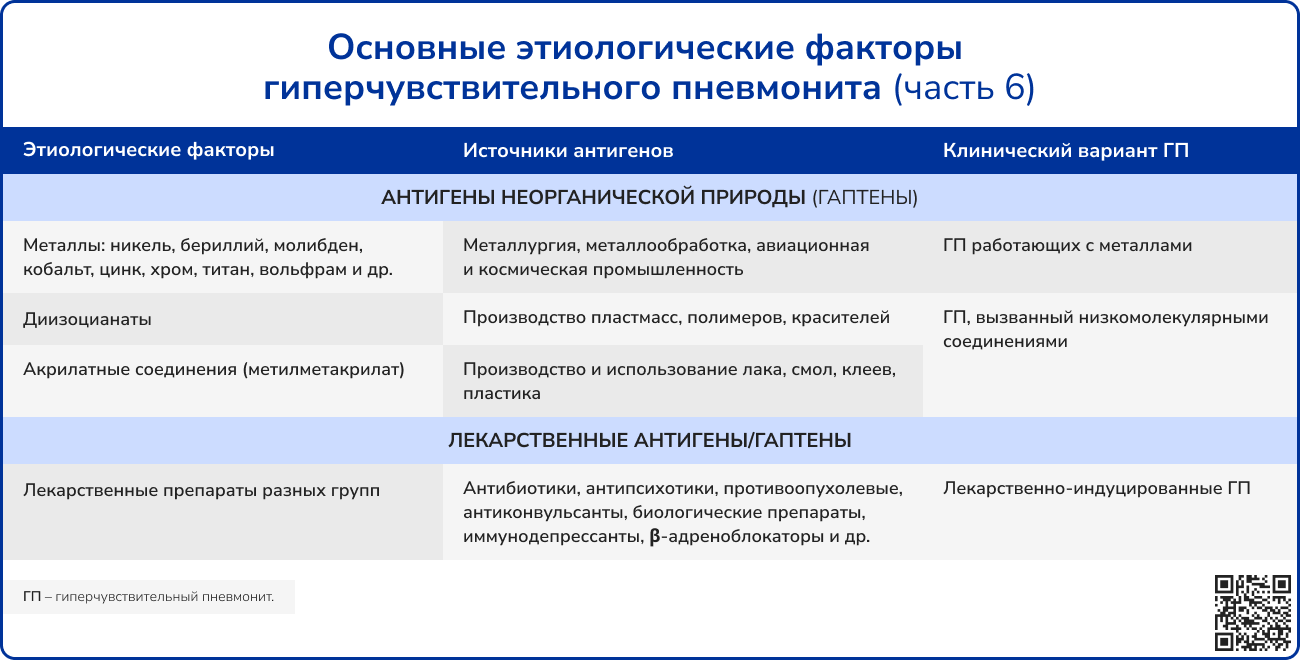
Источник: Черняк Б. А., Воржева И. И., Трофименко И. Н. Гиперчувствительный пневмонит: от этиологии и патогенеза к диагностике и лечению //Фарматека. – 2021. – Т. 28. – №. 5. – С. 17-31.
Патогенез
Основа патогенеза гиперчувствительного пневмонита – иммуноопосредованное воспаление, включающее в себя реакции иммунокомплексной и Т-клеточной гиперчувствительности. Однако причины формирования ГП только у ряда «восприимчивых» лиц при экспозиции аллергена до конца не выяснены. Согласно гипотезе «двойного попадания», ГП при воздействии антигена развивается только при наличии ряда сопутствующих генетических и внешнесредовых факторов [3, 4]. Развитие заболевания у кровных родственников, проживавших отдельно продолжительное время, а также наличие полиморфизмов генов главного комплекса гистосовместимости, ассоциированных с восприимчивостью к ГП, подтверждают данную гипотезу [4].
К факторам внешней среды, приводящим к развитию гиперчувствительного пневмонита, относят вирусные инфекции и загрязнение воздушной среды. Курение снижает риск возникновения ГП, однако у курящих лиц течение заболевания более тяжелое. Также длительное курение увеличивает лимфоцитоз жидкости БАЛ и выраженность фиброза легких [4].
Ингаляционное воздействие аллергена стимулирует гуморальный иммунный ответ: синтезируются специфические IgG (sIgG) и образуются иммунные комплексы (ИК) [4, 5]. Локальное осаждение ИК приводит к клеточной инфильтрации легочного интерстиция и альвеол и развитию острого нейтрофильного альвеолита. Длительность нейтрофильного воспаления, как правило, не превышает 48 часов, после чего оно сменяется лимфоцитарным [6, 7]. Для острой и подострой формы заболевания характерно преобладание Тh1-иммунного ответа с параллельным образованием и накоплением ИК. Сначала происходит взаимодействие АПК с CD4+ и CD8+ Тh1-клетками, сопровождающееся активацией как самих АПК, так и Тh-клеток с увеличением выработки ряда провоспалительных цитокинов (ФНО-α, интерферона-γ (ИФН-γ), ИЛ-12, ИЛ-17, ИЛ-18, ИЛ-22). В результате этих процессов происходит инфильтрация легочной ткани мононуклеарами, гранулоцитами, макрофагами и фибробластами с преобладанием лимфоцитов. Причем при остром течении заболевания содержание CD8+ клеток преобладает, из-за чего в жидкости БАЛ наблюдается соотношение CD4+/CD8+ <1. При хроническом течении данное соотношение увеличивается из-за снижения количества CD8+ лимфоцитов [7].
При гиперчувствительном пневмоните развивается гранулематозное воспаление, что объясняется высокими уровнями ИФН-γ, ИЛ-12 и ИЛ-17 в условиях активного антигенного воздействия, которые способствуют инфильтрации и пролиферации воспалительных клеток в легочном интерстиции [4]. При острой форме болезни элиминация аллергена, как правило, приводит к разрешению воспаления и гранулематозного процесса. При хронизации процесса на фоне повышенной активности фибробластов и избыточного накопления коллагена даже при прекращении экспозиции аллергена происходит фиброзирование гранулем.
В исходе иммуновоспалительного каскада лежит прогрессирующий интерстициальный фиброз, обусловленный истощением CD8+ лимфоцитов, повышение числа Th17-клеток и продукции ИЛ-17. Также меняется профиль иммунного ответа – с Th1-типа, преобладающего при острой форме болезни, на Th2-тип, характерный для хронической формы [4, 8].
В ряде исследований было продемонстрировано, что фиброгенез при гиперчувствительном пневмоните обусловлен активностью не только резидентных фибробластов, но рекрутированных фиброцитов из костного мозга [9]. Ключевую роль в миграции обеих групп клеток играет продуцируемый альвеолоцитами и взаимодействующий с клеточным рецептором CXCR4 хемокин CXCL12: его повышенное содержание обнаруживается в крови и жидкости БАЛ у пациентов с ГП. И мигрирующие в легкие фиброциты, и активируемые фибробласты продуцируют ряд ростовых факторов, стимулирующих избыточную продукцию компонентов внеклеточного матрикса: коллаген, гладкомышечный актин, гликозаминогликаны и матричные металлопротеиназы [9, 10].
Наряду с продукцией профибротических факторов фиброциты участвуют в поддержании воспалительного процесса при хроническом гиперчувствительном пневмоните. Они стимулируют секрецию легочными фибробластами и лимфоцитами хемокина CCL2, необходимого для привлечения моноцитов и макрофагов в очаги повреждения легочной ткани. Таким образом, возникает порочный круг, при котором развивается самоподдерживающееся фиброзирующее воспаление: это объясняет прогрессирование хронического ГП даже при полной элиминации причинно-значимого аллергена [7].
Клиническая картина
Симптомы, общие для всех фенотипов гиперчувствительного пневмонита [1]:
- одышка,
- непродуктивный кашель,
- потеря веса,
- слабость,
- субфебрильная температура.
Для острого и хронического нефибротического ГП характерно острое начало (несколько дней или недель), в то время как для фибротического оно более постепенное (месяцы, годы). Продолжительность симптомов не имеет четкой корреляции с определенным фенотипом заболевания [11].
Течение болезни может иметь рецидивирующий характер. В ряде случаев (как правило, при остром и хроническом нефибротическом ГП) при устранении контакта с причинно-значимым аллергеном возможны стабилизация состояния или полное выздоровление. При прогрессирующем фибротическом фенотипе прогноз неблагоприятный: высок риск развития тяжелой дыхательной недостаточности с возможным летальным исходом [12].
Диагностика
Сбор анамнеза
Тщательный сбор анамнеза необходим для выявления вероятного причинного фактора заболевания. Как правило, для этой патологии характерны указания на следующие события в анамнезе [13]:
- наличие ОРВИ-подобного синдрома, повторяющего в определенное время, в определенном месте или после конкретных событий);
- связь появления симптомов с переездом на новую квартиру или со сменой работы;
- улучшение самочувствия пациента при нахождении вне дома или вне работы;
- контакт с птицами или другими животными в домашних условиях;
- хобби, подразумевающие взаимодействие с перьями, мехом, шерстью, растениями;
- использование пуховых подушек, одеял, спальных мешков, пуховиков;
- эпизоды затоплений, протечек в квартире или на работе, указание на сырость и плесень в рабочих и домашних помещениях;
- пользование гидромассажной ванной, джакузи, сауной, бассейном;
- использование кондиционера или увлажнителя воздуха;
- особенности профессий, перечисленных выше.
Оценка жалоб
Особенности жалоб и течения болезни позволяют определить форму гиперчувствительного пневмонита. Так, для острого течения характерны [1, 7]:
- ОРВИ или пневмониеподобный синдром,
- астматический синдром (у части пациентов),
- появление симптомов через несколько часов после воздействия антигена со спонтанным разрешением (от нескольких часов до нескольких дней) и возобновление при повторной экспозиции,
- непрогрессирующий, интермиттирующий характер с выздоровлением после устранения контакта с аллергеном.
Характерные особенности хронического течения заболевания:
- одышка (как правило, прогрессирующего характера),
- малопродуктивный кашель,
- снижение массы тела,
- пальцы в виде «барабанных палочек» и ногти в виде «часовых стекол» (у части пациентов),
- двусторонняя крепитация, в т.ч. конечно-инспираторная крепитация («треск липучки»),
- у части больных присутствуют высокотональные сухие хрипы – инспираторные свистящие или «пищащие» хрипы, обусловленные хроническим бронхиолитом.
Лучевая диагностика
Для определения характера изменений в легочной ткани, подтверждения диагноза ГП и дифференциальной диагностики с другими ИЗЛ используется компьютерная томография высокого разрешения (ВРКТ) органов грудной клетки. Рентгенограмма легких не рекомендована для диагностики интерстициальных заболеваний легких, включая ГП, так как не обладает достаточной разрешающей способностью [1].
Выделяют три основных ВРКТ-картины гиперчувствительного пневмонита: типичную, вероятную и неопределенную, которые различаются при нефибротическом и фибротическом фенотипах.
Типичные ВРКТ-паттерны нефибротического ГП [14]:
- Признаки паренхиматозной инфильтрации:
- «матовое стекло»;
- мозаичная воздушность;
- Признаки поражения мелких дыхательных путей (МДП):
- центрилобулярные узелки;
- воздушные ловушки;
- Диффузное распределение обоих признаков в кранио-каудальном и аксиальном направлениях, сочетающееся с участками нормальной легочной ткани (симптом «головки сыра»).
Вероятная ВРКТ-картина нефибротического ГП:
- Паренхиматозные изменения: мономорфное и слабоинтенсивное «матовое стекло», участки консолидации, легочные кисты;
- Кранио-каудальное распределение: диффузное или с преобладанием в базальных отделах;
- Аксиальное распределение: диффузное или перибронховаскулярное.
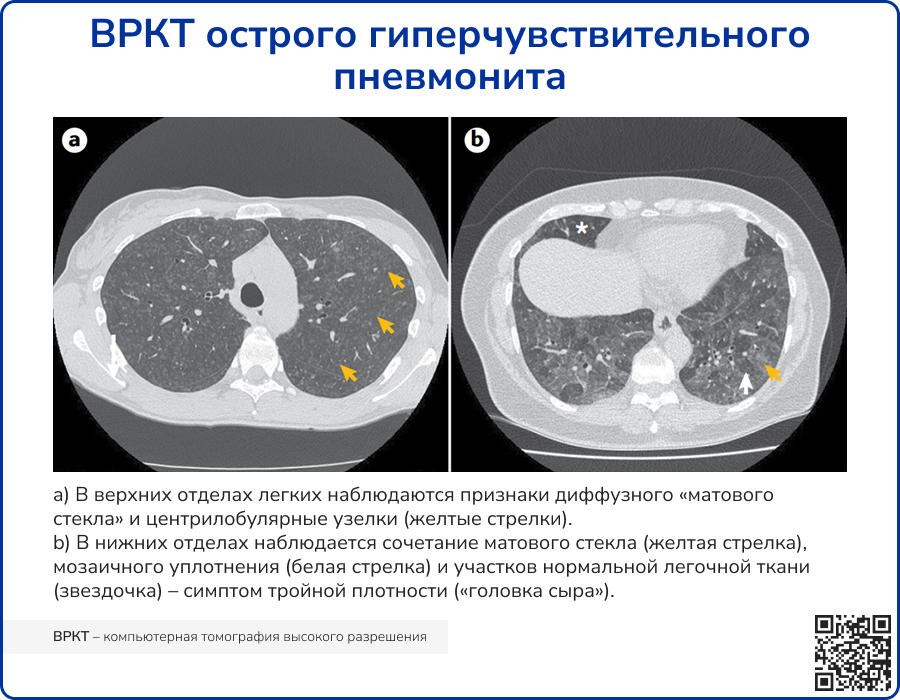
Источник: Costabel U, et al. Hypersensitivity pneumonitis //Nature Reviews Disease Primers. – 2020. – Т.6 – №1.
Типичная ВРКТ-картина фибротического ГП:
- Легочный фиброз:
- ретикулярные линии;
- нарушение легочной архитектоники;
- тракционные бронхоэктазы;
- «сотовое легкое»;
- Хотя бы один признак поражения МДП:
- центрилобулярные узелки;
- мозаичная воздушность;
- воздушные ловушки;
- Диффузное распределение этих признаков в кранио-каудальном и аксиальном направлениях или преобладающее в средних отделах.
Вероятная ВРКТ-картина фибротического ГП:
- Паттерн фиброза отличается от типичного паттерна гиперчувствительного пневмонита, но присутствуют признаки поражения МДП. Варианты: паттерн острой интерстициальной пневмонии, распространенное «матовое стекло» со слабо выраженным фиброзом на его фоне;
- Поражение МДП: центрилобулярные узелки, воздушные ловушки;
- Кранио-каудальное распределение с преобладанием в верхних отделах;
- Аксиальное распределение: перибронховаскулярное, субплевральное.
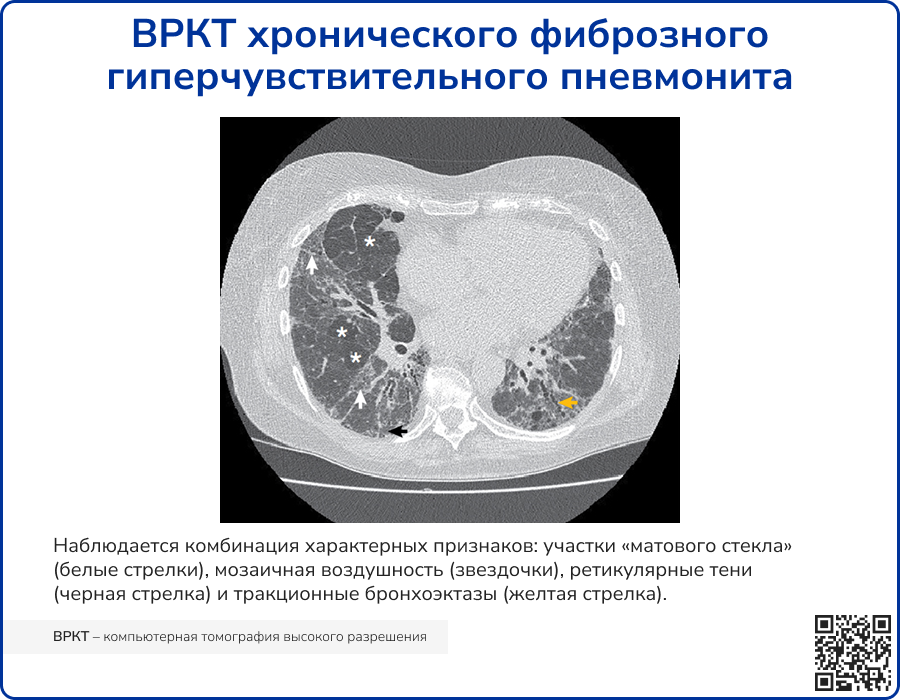
Источник: Costabel U, et al. Hypersensitivity pneumonitis //Nature Reviews Disease Primers. – 2020. – Т.6 – №1.
Функциональная диагностика
Наиболее ранний признак нарушения легочной функции при гиперчувствительном пневмоните – снижение диффузионной способности легких (DLCO). Пациентам с ГП для уточнения характера, выраженности нарушения легочной вентиляции и мониторирования скорости прогрессирования заболевания рекомендуется выполнять исследование неспровоцированных дыхательных объемов и потоков. При фибротическом ГП развиваются преимущественно рестриктивные нарушения легочной вентиляции с уменьшением легочных объемов и снижением DLCO [1].
Для объективной оценки функционального состояния пациентов, потребности в кислородотерапии, определения прогноза, а также оценки эффективности легочной реабилитации пациентам с фибротическим ГП рекомендуется выполнять тест с 6-минутной ходьбой (6-МТ) [1].
Для определения выраженности дыхательной недостаточности и прогноза заболевания пациентам с гиперчувствительным пневмонитом рекомендовано выполнять пульсоксиметрию. Выявление десатурации ниже 88% при физической активности является неблагоприятным прогностическим признаком и показанием к назначению кислородотерапии [15].
Специфическое аллергологическое обследование
Специфические IgG-антитела (sIgG-АТ)
Определение специфических IgG-антител проводится для выявления сенсибилизации к вероятному причинно-значимому аллергену. Выявление sIgG-АТ не используется для окончательного установления диагноза ГП, а отрицательный результат не исключает наличие этого заболевания (у трети пациентов с ГП этиотропный антиген не удается установить [16]). Стандартизация измерения сывороточных IgG к потенциальным антигенам, связанным с развитием ГП, отсутствует. Методики, используемые для определения специфических IgG, демонстрируют различную чувствительность и специфичность, что затрудняет интерпретацию результатов [1].
Тест антиген-индуцированной пролиферации лимфоцитов
Применение этого теста обосновано участием Т-клеточных иммунологических механизмов в патогенезе ГП. Однако исследование не стандартизировано, поэтому не используется в рутинной клинической практике [17].
Провокационный ингаляционный тест (ПИТ)
Проводится в контролируемых лабораторных условиях с предполагаемым причинно-значимым аллергеном. Чувствительность и специфичность теста для аллергенов грибов и птиц составляет 77-99% и 81-100%, соответственно. Положительный ПИТ подтверждает диагноз ГП, однако отрицательный результат не всегда его исключает. Этот тест не стандартизирован и сопряжен с риском развития нежелательных реакций, поэтому рутинно не используется.
Тест оценивается как положительный при соблюдении одного из следующих критериев через 8 часов после провокации [7, 18]:
- уменьшение ФЖЕЛ >20% и/или снижение DLCO >15%;
- уменьшение ФЖЕЛ на 10-15% и снижение DLCO на 15-20% + как минимум 1 из следующих признаков: увеличение лейкоцитов в крови >20%, понижение сатурации крови >3%, увеличение температуры тела >0,5%, респираторные симптомы (кашель, одышка).
Также возможно проведение ПИТ в естественных нелабораторных условиях, когда после исключения на определенный срок контакта с предполагаемым аллергеном пациента снова помещают в условия естественной экспозиции антигена. Через несколько часов экспозиционного воздействия или в конце рабочего дня оцениваются: температура тела, частота дыхания, аускультационная картина, показатели спирометрии и DLCO. Тест считается положительным, если в течение 8-12 часов после воздействия аллергена наблюдается ухудшение состояния пациента (повышение температуры тела, частоты дыхания, снижении ФЖЕЛ и DLCO) [7].
Морфологическая диагностика
Биопсия легких
Биопсия легких используется для верификации гиперчувствительного пневмонита в сложных диагностических случаях, при недостаточной информативности других неинвазивных методов исследования. Помимо хирургической биопсии легких (ХБЛ) используются также трансбронхиальная биопсия (ТББ) и трансбронхиальная криобиопсия (ТБКБ) [1, 7].
Для легочных биоптатов при ГП характерна классическая триада: интерстициальная пневмония, гранулемы и бронхиолит. Однако не всегда определяются все признаки, поскольку частота и характер патологических изменений зависят от особенностей течения и фазы заболевания. По мере прогрессирования фиброза морфологические изменения становятся менее специфичными, и на поздних стадиях болезни патогистологическая картина легких при ГП может быть сходна с таковой при других фиброзирующих ИЗЛ [7].
Бронхоальвеолярный лаваж (БАЛ)
При подозрении на гиперчувствительный пневмонит для подтверждения диагноза и дифференциальной диагностики с другими ИЗЛ рекомендовано проведение БАЛ. Типичный признак ГП при цитологическом исследовании жидкости БАЛ – выраженный лимфоцитоз (пороговый уровень >30% лимфоцитов от общего количества клеток). При нефибротическом ГП доля лимфоцитов в БАЛ в среднем выше (>30-40%), нежели при фибротическом ГП (около 20%) [1].
Для дифференциальной диагностики ГП и саркоидоза используется соотношение CD4+/CD8+: при ГП значение показателя менее 1, при саркоидозе – превышает 2 [19].
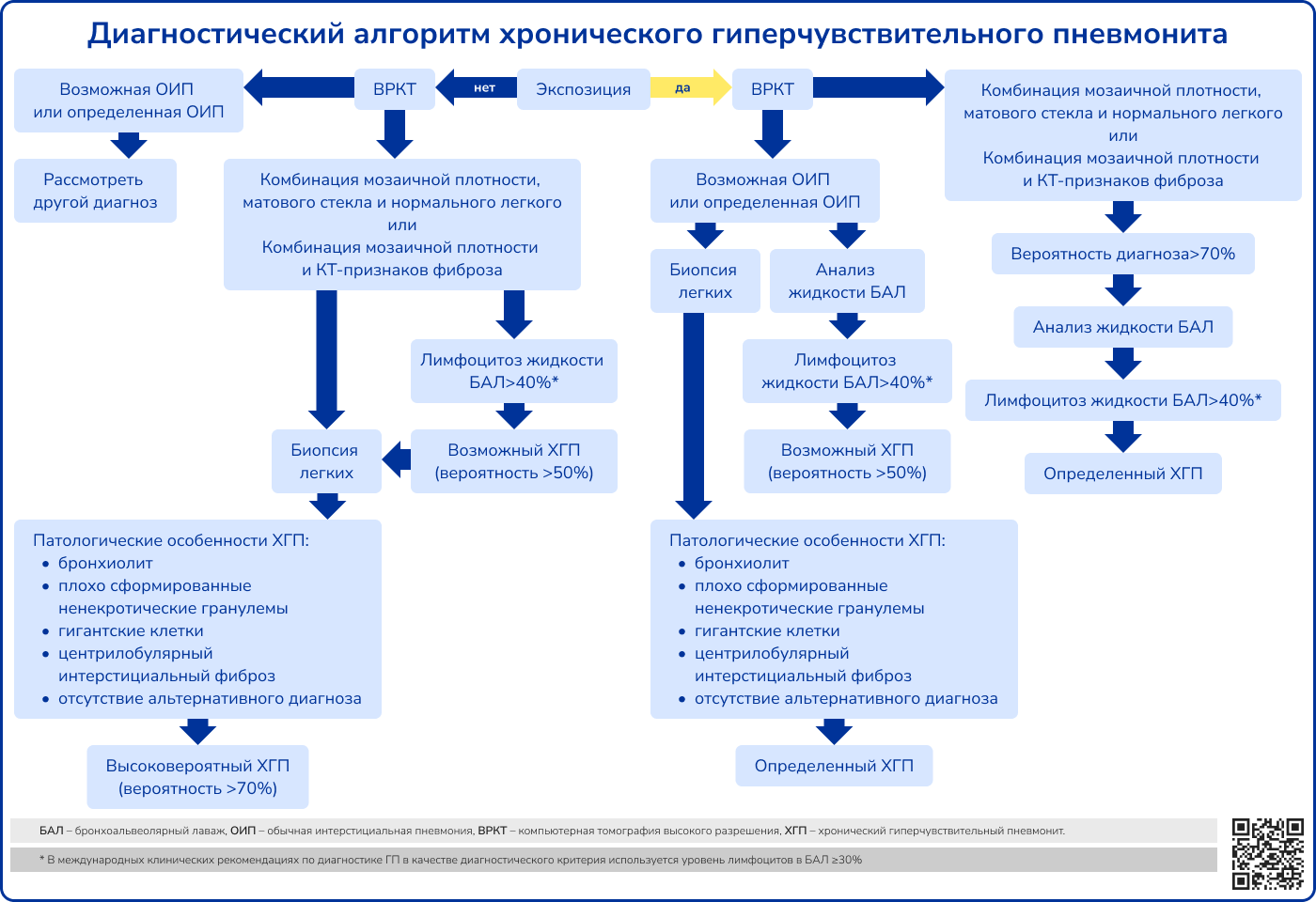
Источник: Черняк Б. А., Воржева И. И., Трофименко И. Н. Гиперчувствительный пневмонит: от этиологии и патогенеза к диагностике и лечению //Фарматека. – 2021. – Т. 28. – №. 5. – С. 17-31.
Лечение
Консервативные методы лечения
Элиминационные мероприятия
Выявление причинно-значимого аллергена и исключение контакта с ним играет ключевую роль в лечении гиперчувствительного пневмонита. Так, у пациентов с острым ГП элиминационные мероприятия способствуют регрессии симптомов заболевания вплоть до полного выздоровления [20]. Более продолжительная экспозиция аллергена ассоциирована со сниженной способностью последующего восстановления легочной функции после его элиминации [21]. Однако этиология ГП может не определяться у ряда пациентов и далеко не всегда удается устранить контакт с уже установленным аллергеном [16, 22]. Также в литературе описываются случаи спонтанного регресса симптомов в условиях продолжающейся экспозиции аллергена и, наоборот, случаи прогрессирования ГП даже при элиминации антигена [23-25].
Системные глюкокортикостероиды
Системные глюкокортикостероиды (СГКС) рассматриваются как фармакотерапевтические средства первой линии [7]. Длительное использование СГКС рекомендовано у пациентов с острым и хроническим нефибротическим ГП для снижения риска прогрессирования заболевания, уменьшения выраженности симптомов, улучшения легочной функции и прогноза выживаемости [1, 20]. При хроническом фиброзирующем ГП применение этих препаратов ограничено фазой обострения заболевания [1].
Иммуносупрессивная терапия
Применение иммунодепрессантов (микофенолата мофетила, азатиоприна, ритуксимаба) рекомендовано при неэффективности или плохой переносимости СГКС. Возможно совместное применение препаратов обеих групп, позволяющее уменьшить дозу СГКС приблизительно в 2 раза при стабилизации легочной функции и улучшении DLCO на фоне этой терапии [26]. Однако для более широкого использования иммуносупрессантов у пациентов с ГП требуется проведение рандомизированных клинических исследований.
Антифибротическая терапия
Антифибротический препарат нинтеданиб рекомендован для лечения прогрессирующего фибротического ГП. По данным ряда исследований терапия препаратом позволяет замедлить скорость снижения функции легких (ФЖЕЛ, DLCO) и, вероятно, увеличить продолжительность жизни [1, 27].
Хирургические методы лечения
Пациентам с хроническим фибротическим гиперчувствительным пневмонитом рекомендуется проведение трансплантации легких при наличии следующих показаний [1]:
- снижение ФЖЕЛ на 10% и более в течение 6 месяцев наблюдения;
- снижение DLCO на 15% и более в течение 6 месяцев наблюдения;
- снижение SpO2 менее 88% или дистанция менее 250 метров в 6-МТ или отрицательная динамика по дистанции 6-МТ более 50 метров в течение 6 месяцев наблюдения;
- наличие легочной гипертензии по данным катетеризации правых отделов сердца или по данным эхокардиографического исследования;
- повторные госпитализации по поводу дыхательной недостаточности.
Список литературы
- Российское респираторное общество. Клинические рекомендации "Гиперсенситивный пневмонит". 2022.
- Agache I. O., Rogozea L. Management of hypersensivity pneumonitis //Clinical and translational allergy. – 2013. – Т. 3. – С. 1-10.
- Pereira C. A. C. et al. Chronic hypersensitivity pneumonitis //Journal of asthma and allergy. – 2016. – С. 171-181.
- Vasakova M. et al. Hypersensitivity pneumonitis: current concepts of pathogenesis and potential targets for treatment //American Journal of Respiratory and Critical Care Medicine. – 2019. – Т. 200. – №. 3. – С. 301-308.
- Riario Sforza G. G., Marinou A. Hypersensitivity pneumonitis: a complex lung disease //Clinical and Molecular Allergy. – 2017. – Т. 15. – №. 1. – С. 1-8.
- Inoue Y. et al. Acute inflammatory and immunologic responses against antigen in chronic bird-related hypersensitivity pneumonitis //Allergology International. – 2019. – Т. 68. – №. 3. – С. 321-328.
- Черняк Б. А., Воржева И. И., Трофименко И. Н. Гиперчувствительный пневмонит: от этиологии и патогенеза к диагностике и лечению //Фарматека. – 2021. – Т. 28. – №. 5. – С. 17-31.
- Greenberger P. A. Hypersensitivity pneumonitis: A fibrosing alveolitis produced by inhalation of diverse antigens //Journal of Allergy and Clinical Immunology. – 2019. – Т. 143. – №. 4. – С. 1295-1301.
- García de Alba C. et al. Fibrocytes contribute to inflammation and fibrosis in chronic hypersensitivity pneumonitis through paracrine effects //American journal of respiratory and critical care medicine. – 2015. – Т. 191. – №. 4. – С. 427-436.
- Negreros M. et al. Transforming growth factor beta 1 induces methylation changes in lung fibroblasts //PloS one. – 2019. – Т. 14. – №. 10. – С. e0223512.
- Lacasse Y. et al. Clinical diagnosis of hypersensitivity pneumonitis //American journal of respiratory and critical care medicine. – 2003. – Т. 168. – №. 8. – С. 952-958.
- Pérez E. R. F. et al. Identifying an inciting antigen is associated with improved survival in patients with chronic hypersensitivity pneumonitis //Chest. – 2013. – Т. 144. – №. 5. – С. 1644-1651.
- King T. E., Nicholson A. Hypersensitivity pneumonitis (extrinsic allergic alveolitis): Clinical manifestations and diagnosis //Up-to-Date. Retrieved Febr. – 2019. – Т. 26. – С. 2021.
- Raghu G. et al. Diagnosis of hypersensitivity pneumonitis in adults: an official ATS/JRS/ALAT clinical practice guideline //American journal of respiratory and critical care medicine. – 2020. – Т. 202. – №. 3. – С. e36-e69.
- Lama V. N. et al. Prognostic value of desaturation during a 6-minute walk test in idiopathic interstitial pneumonia //American journal of respiratory and critical care medicine. – 2003. – Т. 168. – №. 9. – С. 1084-1090.
- Koelsch T. et al. Clinical decision-making in hypersensitivity pneumonitis: diagnosis and management //Seminars in Respiratory and Critical Care Medicine. – 333 Seventh Avenue, New York, NY 10001, USA. : Thieme Medical Publishers, 2020. – Т. 41. – №. 02. – С. 214-228.
- Alberti M. L. et al. Hypersensitivity pneumonitis: diagnostic and therapeutic challenges //Frontiers in Medicine. – 2021. – Т. 8. – С. 718299.
- Barnes H. et al. Hypersensitivity pneumonitis: Current concepts in pathogenesis, diagnosis, and treatment //Allergy. – 2022. – Т. 77. – №. 2. – С. 442-453.
- Kebbe J., Abdo T. Interstitial lung disease: the diagnostic role of bronchoscopy //Journal of Thoracic Disease. – 2017. – Т. 9. – №. Suppl 10. – С. S996.
- De Sadeleer L. J. et al. Effects of corticosteroid treatment and antigen avoidance in a large hypersensitivity pneumonitis cohort: a single-centre cohort study //Journal of clinical medicine. – 2018. – Т. 8. – №. 1. – С. 14.
- Авдеев С. Н. Гиперчувствительный пневмонит //Пульмонология. – 2021. – Т. 31. – №. 1. – С. 88-99.
- Hanak V., Golbin J. M., Ryu J. H. Causes and presenting features in 85 consecutive patients with hypersensitivity pneumonitis //Mayo Clinic Proceedings. – Elsevier, 2007. – Т. 82. – №. 7. – С. 812-816.
- Quirce S. et al. Occupational hypersensitivity pneumonitis: an EAACI position paper //Allergy. – 2016. – Т. 71. – №. 6. – С. 765-779.
- Spagnolo P. et al. Hypersensitivity pneumonitis: a comprehensive review //Journal of investigational allergology & clinical immunology. – 2015. – Т. 25. – №. 4. – С. 237-50; quiz follow 250.
- Cormier Y., Bélanger J. Long-term physiologic outcome after acute farmer's lung //Chest. – 1985. – Т. 87. – №. 6. – С. 796-800.
- Morisset J. et al. Use of mycophenolate mofetil or azathioprine for the management of chronic hypersensitivity pneumonitis //Chest. – 2017. – Т. 151. – №. 3. – С. 619-625.
- Maher T. et al. Estimating long-term survival in progressive fibrosing interstitial lung disease (PF-ILD) other than IPF using matched IPF data //Eur. Respir. J. – 2021. – Т. 58.
Описание проверено экспертом
Статьи по теме Иммунология
- Аллергический ринит
- Пищевая аллергия
- Наследственный ангиоотек
- Крапивница
- Атопический дерматит
- Анафилаксия
- Мастоцитоз
- Узловатая почесуха
- Бронхиальная астма
- Системная красная волчанка
- Эозинофильный эзофагит
Статьи по теме Оториноларингология и пульмонология
Фармгруппы в статье:
Оцените статью:
Полужирным шрифтом выделены лекарства, входящие в справочники текущего года. Рядом с названием препарата может быть указан ежегодный уровень индекса информационного спроса (показатель, который отражает степень интереса потребителей к информации о лекарстве).




