E66 Ожирение, МКБ-10
- E66.0 Ожирение, обусловленное избыточным поступлением энергетических ресурсов
- E66.1 Ожирение, вызванное приемом лекарственных средств
- E66.2 Крайняя степень ожирения, сопровождаемая альвеолярной гиповентиляцией
- E66.8 Другие формы ожирения
- E66.9 Ожирение неуточненное
Отредактировано: 19.03.2025
Ожирение
Определение
Ожирение – это хроническое заболевание, характеризующееся избыточным накоплением жировой ткани в организме, что представляет угрозу здоровью и является основным фактором риска развития других хронических патологий, включая сахарный диабет 2 типа (СД 2), сердечно-сосудистые заболевания (ССЗ), метаболический синдром.
Классификация
В клинической практике используется классификация ожирения на основе индекса массы тела (ИМТ):
- Избыточная масса тела – ИМТ 25.0-29.9 кг/м2;
- Ожирение I степени – ИМТ 30.0-34.9 кг/м2;
- Ожирение II степени – ИМТ 35.0-39.9 кг/м2;
- Ожирение III степени (морбидное) – ИМТ ≥ 40 кг/м2 [1].
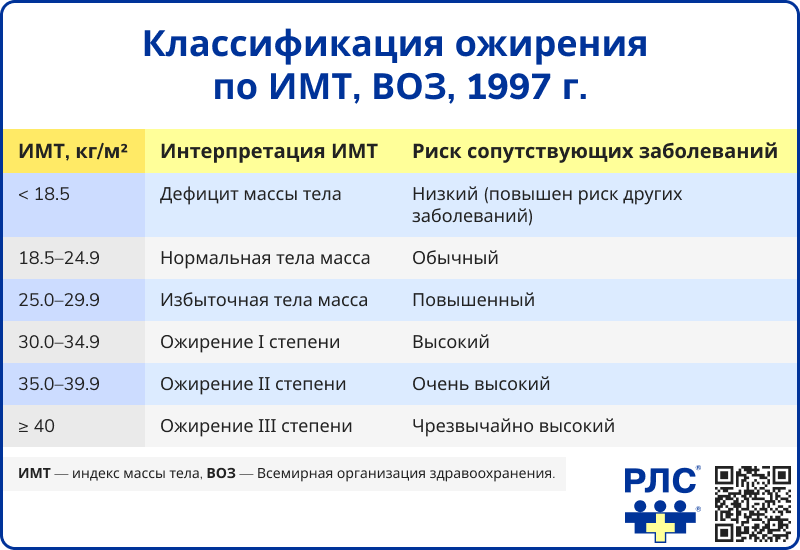
Дополнительно, с учетом ИМТ и клинических проявлений, определяется три стадии ожирения [1].
_1.png)
Этиология
С учетом этиологических факторов ожирение классифицируют следующим образом:
- Первичное (экзогенно-конституциональное, алиментарное) ожирение – обусловлено избыточным потреблением калорий, а также низкой физической активностью.
- Вторичное (симптоматическое) ожирение, в структуре которого выделяют:
- Ожирение с установленным генетическим дефектом (в том числе в составе генетических синдромов с полиорганным поражением, например, при синдроме Прадера-Вилли);
- Церебральное ожирение (адипозогенное ожирение, синдром Пехкранца-Бабинского-Фрелиха) – развивается из-за поражения гипоталамо-гипофизарной системы (опухоли головного мозга, воспалительные и инфекционные заболевания, черепно-мозговые травмы);
- Эндокринное ожирение – возникает при гормональных нарушениях, включая гипотиреоз, гиперкортицизм (синдром Кушинга), гипогонадизм (гипоовариальное ожирение).
- Ятрогенное ожирение – связано с приемом лекарственных препаратов, влияющих на массу тела (глюкокортикоиды, атипичные антипсихотики, антидепрессанты) [1].
Патогенез
Ожирение – это хроническое многофакторное заболевание, развивающееся в результате сложного взаимодействия генетических, неврологических, метаболических, эндокринных и поведенческих факторов. Основу патогенеза ожирения составляет нарушение энергетического баланса, при котором потребление энергии превышает её расход, что приводит к накоплению избыточной энергии в виде жировой ткани [1]. Механизмы патогенеза включают:
- Нарушение энергетического баланса
Ожирение развивается из-за длительного превышения поступающей энергии над ее расходом, что приводит к накоплению избыточной жировой ткани в организме.
- Генетические факторы
Ожирение имеет наследственный компонент, наследуемость которого оценивается в 40-70% [2]. Основные генетические факторы связаны с вариациями в генах FTO, MC4R, а также редкими моногенными мутациями, затрагивающими лептин-меланокортиновый путь [3].
- Эпигенетические изменения
Эпигенетические механизмы, формирующиеся под воздействием факторов внешней среды в период внутриутробного развития и раннего детства, могут влиять на экспрессию генов, связанных с аппетитом и накоплением жира [4].
- Факторы внешней среды
К факторам внешней среды, способствующих развитию ожирения, можно отнести:
- гиподинамию,
- доступность высококалорийных продуктов,
- увеличение размера порций,
- нарушение суточного ритма приема пищи,
- недостаток сна,
- хронический стресс,
- расстройства пищевого поведения [5].
- Регуляция аппетита
Центральную роль в регуляции аппетита играет гипоталамо-гипофизарная система. Нарушения в этой системе, в частности в области дугообразного ядра гипоталамуса, приводят к дисбалансу между стимуляторами аппетита (нейропептид Y, NPY/AgRP-нейроны) и механизмами, участвующими в его подавлении (лептин, инсулин, пропиомеланокортиновая система). Повреждение гипоталамуса (например, при опухолях или травмах) может вызывать гипоталамическое ожирение, сопровождающееся снижением энергетических затрат, а также гиперфагией [6].
- Гормональные нарушения [6]
Инсулинорезистентность, возникающая при избыточном отложении жировой ткани, сопровождается снижением чувствительности клеток к инсулину, что приводит к нарушению утилизации глюкозы и развитию компенсаторной гиперинсулинемии. Этот процесс способствует усилению липогенеза и снижению интенсивности липолиза. Лептинорезистентность приводит к снижению ощущения насыщения, что сопровождается избыточным потреблением пищи. Дополнительным фактором, влияющим на увеличение жировой массы, является гипогонадизм и дефицит гормона роста, которые ассоциированы с изменениями метаболизма жиров.
- Хроническое воспаление
Адипоциты жировой ткани продуцируют провоспалительные цитокины, такие как интерлейкин-6, фактор некроза опухоли альфа, которые способствуют развитию системного воспаления, а также инсулинорезистентности [7].
- Кишечная микробиота
Дисбиоз кишечника ассоциирован с изменениями метаболизма, способствующими накоплению жировой ткани, в том числе за счет усиления эндотоксемии. Например, соотношение Prevotella к Bacteroides связано с успешностью потери веса на диете с высоким содержанием клетчатки. Однако доказательства причинно-следственной связи между микробиомом и ожирением остаются ограниченными [8].
- Лекарственные препараты
Некоторые медикаменты, включая антидепрессанты, антипсихотики, гормональные контрацептивы, могут приводить к увеличению массы тела [9].
_1.png)
Источник (адаптировано): Xin Jin et al, Pathophysiology of obesity and its associated diseases // Acta Pharmaceutica Sinica B. – 2023. – T. 13. – №.6. – С. 2403-2424
Клиническая картина
Клиническая картина при ожирении определяется собственно увеличенной массой тела и наличием коморбидных заболеваний, течение которых напрямую зависит от массы тела.
К симптомам, обусловленным ассоциированными с ожирением заболеваниями, можно отнести:
- повышение АД,
- головные боли,
- повышенное потоотделение,
- одышка,
- храп во сне,
- нарушение менструального цикла у женщин,
- снижение потенции у мужчин.
Диагностика
Диагностические критерии
Основным критерием для установления диагноза ожирения является индекс массы тела (ИМТ) ≥ 30 кг/м², который рассчитывается на основании данных физикального обследования [1, 10].
Для диагностики абдоминального (висцерального) ожирения рекомендуется измерение окружности талии (ОТ) [1, 10]. У представителей европейской расы диагностическим критерием абдоминального ожирения считается ОТ ≥ 94 см у мужчин и ≥ 80 см у небеременных женщин. Окружность талии измеряется в горизонтальной плоскости на середине расстояния между нижним краем последнего ребра и вершиной гребня подвздошной кости. Увеличенная окружность талии указывает на повышенный кардиометаболический риск [10].
Сбор анамнеза
При сборе анамнеза уточняются длительность существования ожирения, особенности питания, образ жизни, уровень физической активности пациента. Проводится расчет суточной энергетической ценности рациона с учетом физиологической массы тела и интенсивности физических нагрузок. Определяется, предпринимались ли ранее попытки снижения массы тела, включая использование лекарственных препаратов для лечения ожирения.
Дополнительно оценивается наличие артериальной гипертензии, факт приема гипотензивных препаратов, а также перенесенных сердечно-сосудистых событий, таких как инфаркт миокарда или инсульт.
Оценивают наличие симптомов синдрома обструктивного апноэ сна, включая:
- храп,
- эпизоды остановки дыхания во сне,
- утренние головные боли,
- дневную сонливость,
- частые ночные пробуждения.
Уточняется наличие заболеваний желудочно-кишечного тракта, таких как желчнокаменная болезнь, панкреатит, вирусный гепатит.
У женщин проводится оценка регулярности менструального цикла, а у мужчин – выявление признаков эректильной дисфункции.
Физикальное обследование
Физикальное обследование включает осмотр кожных покровов для выявления стрий, участков гиперпигментации, оценки характера оволосения. Проводится измерение артериального давления с использованием манжеты, соответствующей окружности плеча пациента, а также частоты сердечных сокращений.
Лабораторная диагностика
Лабораторные исследования включают общий анализ крови и биохимический профиль, позволяющие оценить:
- уровень глюкозы,
- показатели липидного обмена (общий холестерин, липопротеины низкой и высокой плотности, триглицериды),
- концентрацию креатинина,
- концентрацию мочевой кислоты,
- активность печеночных ферментов (аланинаминотрансферазы, аспартатаминотрансферазы, гамма-глутамилтранспептидазы),
- уровень билирубина.
Гормональные исследования проводятся для выявления эндокринных нарушений, приводящих к развитию ожирения.
- Определение уровня тиреотропного гормона проводится для выявления гипотиреоза.
- Для исключения гиперкортицизма проводится исследование свободного кортизола в моче, ночной подавляющий тест с дексаметазоном или анализ кортизола в слюне.
- Оценивается уровень пролактина для исключения гиперпролактинемии.
- При подозрении на гипогонадизм исследуется концентрация тестостерона, лютеинизирующего и фолликулостимулирующего гормонов, а также глобулина, связывающего половые стероиды.
Для диагностики нарушений углеводного обмена проводится оральный глюкозотолерантный тест, который позволяет выявить нарушение толерантности к глюкозе или установить диагноз сахарного диабета 2 типа.
У пациентов с индексом массы тела, превышающим 40 кг/м², оценивается уровень витамина D и паратгормона для выявления вторичного гиперпаратиреоза.
Инструментальная диагностика
Инструментальная диагностика включает ультразвуковое исследование органов брюшной полости, позволяющее выявить желчнокаменную болезнь, неалкогольную жировую болезнь печени. Для пациентов с артериальной гипертензией, ишемической болезнью сердца или хронической сердечной недостаточностью проводится электрокардиография, эхокардиография. При подозрении на синдром обструктивного апноэ сна рекомендуется проведение ночной пульсоксиметрии или полисомнографии.
Дополнительные рекомендации для пациентов, готовящихся к бариатрической операции
Перед бариатрическим хирургическим вмешательством рекомендуется консультация профильных специалистов, включая эндокринолога, хирурга, кардиолога, диетолога, психиатра. Для исключения венозного тромбоза проводится дуплексное сканирование вен нижних конечностей. Эзофагогастродуоденоскопия с тестированием на Helicobacter pylori назначается для выявления воспалительных изменений слизистой оболочки желудка и наличия инфекции Helicobacter pylori. Женщинам репродуктивного возраста рекомендуется использование надежных методов контрацепции на этапе подготовки к операции и в течение 12-24 месяцев после хирургического вмешательства.
Лечение
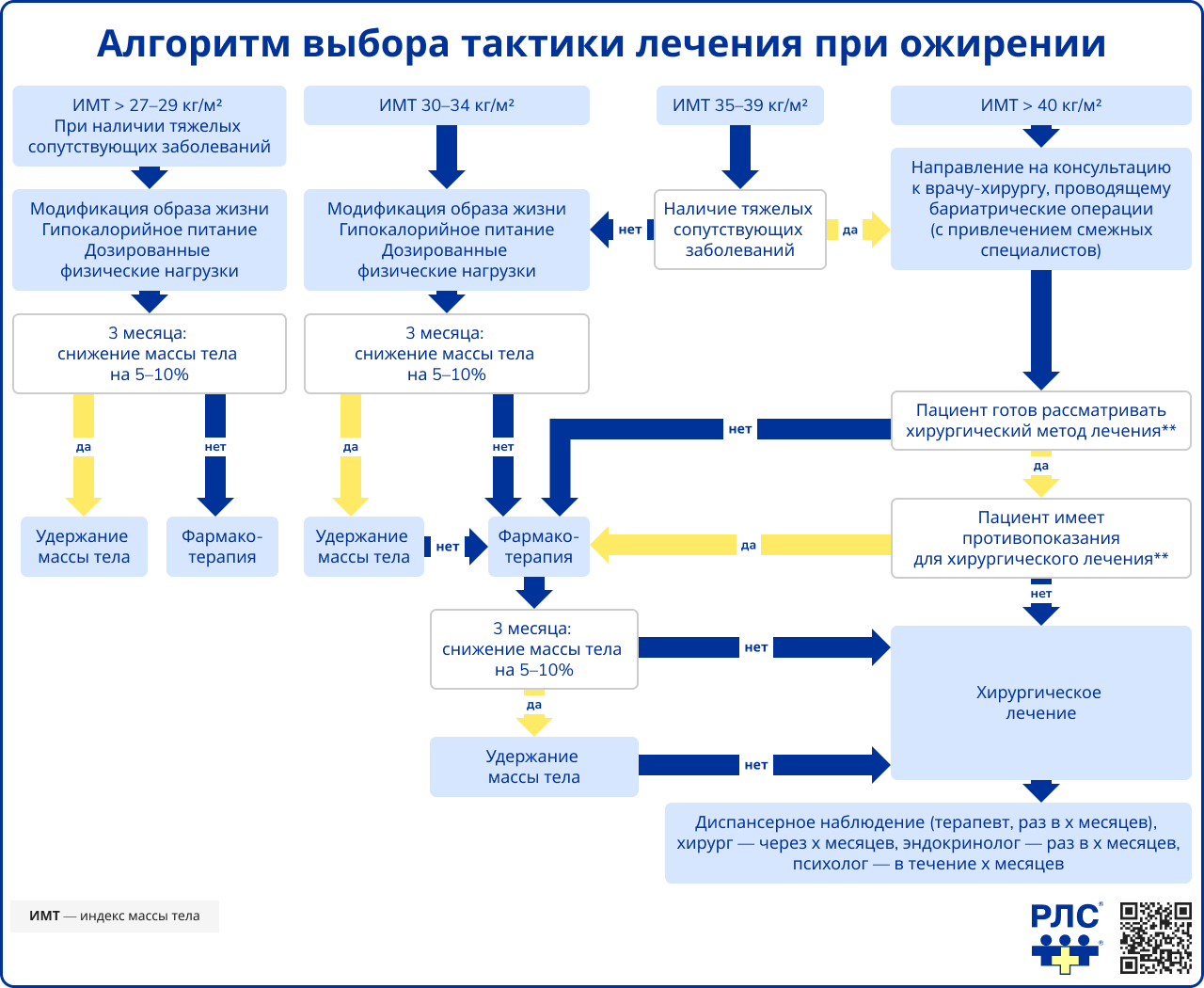
Основной целью лечения ожирения является предотвращение, устранение или замедление развития его осложнений, а также улучшение качества жизни пациента [1, 10]. Доказано, что даже умеренное снижение массы тела на 5-10% от исходного веса способствует улучшению метаболических показателей, снижает риск развития сахарного диабета 2 типа, приводит к более эффективному контролю артериального давления, нормализации липидного профиля.
Немедикаментозная терапия
Консервативная терапия является первым этапом лечения и включает немедикаментозные методы, направленные на коррекцию питания, увеличение физической активности и модификацию образа жизни [1, 10].
Диетотерапия основана на принципах гипокалорийного питания с созданием дефицита в пределах 500-700 ккал от суточной потребности, что позволяет добиваться постепенной потери массы тела со скоростью 0.5-1 кг в неделю. Рацион должен быть сбалансированным по содержанию белков, жиров и углеводов с преобладанием продуктов, богатых клетчаткой и имеющих низкое содержание насыщенных жиров и простых углеводов. В ряде случаев могут использоваться специализированные гипокалорийные продукты, содержащие не менее 16 г белка при энергетической ценности около 200 ккал на один прием пищи. Оптимальный режим питания предполагает дробное употребление пищи 4-6 раз в день с равномерным распределением суточной калорийности: завтрак должен составлять около 25%, обед – 35%, ужин – 15%, а перекусы – 10-15% от общего объема калорий.
Физическая активность играет ключевую роль в управлении массой тела, а также улучшении общего состояния здоровья. Пациентам рекомендуется регулярная аэробная нагрузка продолжительностью не менее 150 минут в неделю, включая ходьбу, плавание или езду на велосипеде. Для сохранения мышечной массы и ускорения метаболизма следует дополнительно включать силовые тренировки 2-3 раза в неделю. При наличии ограничений, связанных с сопутствующими заболеваниями или сниженной подвижностью, разрабатываются программы физической реабилитации, длительность которых должна составлять не менее 12 недель.
Дополнительно пациентам рекомендовано участие в обучающих программах, направленных на формирование правильных пищевых привычек, а также изменение образа жизни. При наличии расстройств пищевого поведения или депрессивных состояний целесообразна консультация психотерапевта для подбора индивидуальных методов психологической коррекции.
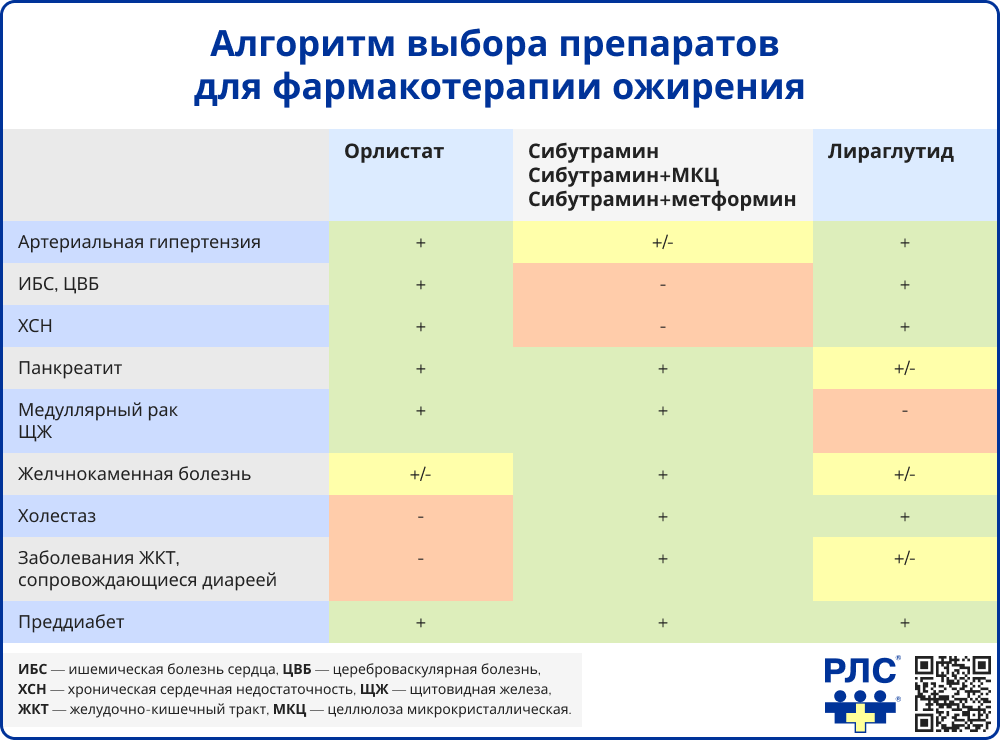
Медикаментозная терапия
Медикаментозное лечение назначается при неэффективности немедикаментозных методов или при наличии сопутствующих заболеваний [1, 10].
_1.png)
Показания к назначению лекарственных препаратов:
- Индекс массы тела ≥ 30 кг/м²;
- Индекс массы тела ≥ 27 кг/м² при наличии факторов риска или коморбидных заболеваний (например, сахарный диабет 2 типа, артериальная гипертензия).
Фармакотерапия ожирения включает применение препаратов, направленных на снижение массы тела путем уменьшения всасывания жиров, подавления аппетита или улучшения метаболических процессов.
Орлистат действует за счет ингибирования липаз кишечника, что приводит к снижению абсорбции жиров до 30%. Рекомендуемая дозировка составляет 120 мг трижды в сутки во время приема пищи. Основными побочными эффектами являются стеаторея, учащение дефекации, недержание кала, абдоминальные боли. Применение препарата противопоказано при остром панкреатите, синдроме мальабсорбции, холестазе. Максимальная продолжительность терапии составляет до четырех лет.
Сибутрамин – ингибитор обратного захвата серотонина и норадреналина, способствующий снижению аппетита и увеличению энергозатрат. Лечение начинается с дозы 10 мг в сутки, при необходимости возможно увеличение до 15 мг. Среди побочных эффектов отмечаются:
- артериальная гипертензия,
- тахикардия,
- сухость во рту,
- бессонница,
- снижение аппетита,
- запоры,
- изменение вкусовых ощущений,
- головная боль,
- повышенная потливость,
- возбуждение.
Препарат противопоказан пациентам с:
- неконтролируемой гипертензией,
- ишемической болезнью сердца,
- декомпенсированной хронической сердечной недостаточностью,
- заболеваниями периферических артерий,
- тяжелыми нарушениями функции печени и почек,
- тиреотоксикозом,
- феохромоцитомой,
- закрытоугольной глаукомой,
- доброкачественной гиперплазией предстательной железы.
Его не рекомендуется назначать пациентам старше 65 лет, пациентам с психическими заболеваниями или расстройствами пищевого поведения, а также в сочетании с ингибиторами моноаминоксидазы и другими психотропными средствами. Максимальная продолжительность курса лечения не должна превышать одного года, при этом необходимо регулярное мониторирование артериального давления, частоты сердечных сокращений.
Комбинированное применение сибутрамина с метформином рекомендуется пациентам с индексом массы тела (ИМТ) ≥ 27 кг/м² при наличии сахарного диабета 2 типа и дислипидемии либо с ИМТ > 30 кг/м² при преддиабете и наличии дополнительных факторов риска.
Лираглутид, аналог глюкагоноподобного пептида-1 (ГПП-1), оказывает анорексигенное действие, способствует улучшению метаболических показателей. Лечение начинается с дозировки 0.6 мг в сутки с последующим постепенным увеличением, достигая 2.4 мг в неделю. Возможные побочные эффекты включают тошноту, рвоту, диарею, головную боль, повышенную утомляемость. Противопоказаниями являются медуллярный рак щитовидной железы, тяжелая депрессия, почечная и печеночная недостаточность, а также хроническая сердечная недостаточность.
Семаглутид, аналог ГПП-1, обладает сходным механизмом действия, способствуя снижению аппетита, а также нормализации метаболических процессов. Начальная дозировка составляет 0.25 мг один раз в неделю с постепенным увеличением до 3.0 мг в сутки. Побочные реакции включают диспепсические расстройства (тошнота, рвота, диарея), головную боль, головокружение. К числу противопоказаний относятся медуллярный рак щитовидной железы, тяжелые формы депрессии, печеночная и почечная недостаточность, а также хроническая сердечная недостаточность.
Эффективность фармакотерапии оценивается через три месяца. Если снижение массы тела за этот период составляет менее 5% от исходного веса, лечение считается неэффективным и требует пересмотра тактики.
Дополнительно у мужчин с ожирением и гипогонадизмом может быть рассмотрена возможность проведения тестостерон-заместительной терапии. Использование биологически активных добавок не рекомендуется из-за отсутствия убедительных доказательств их эффективности.
Хирургическое лечение
Хирургическое лечение (бариатрическая хирургия) рекомендуется пациентам с морбидным ожирением при неэффективности консервативных методов [1].
Показания к хирургическому лечению включают:
- ИМТ > 40 кг/м² (независимо от сопутствующих заболеваний);
- ИМТ > 35 кг/м² при наличии тяжелых заболеваний (сахарный диабет 2 типа, синдром обструктивного апноэ сна, заболевания суставов).
Хирургическое вмешательство противопоказано пациентам при наличии следующих состояний:
- Обострение язвенной болезни;
- Беременность;
- Онкологические заболевания (менее 5 лет ремиссии);
- Тяжелые психические расстройства;
- Терминальные стадии заболеваний печени, почек или сердца.
Хирургическое лечение ожирения включает несколько видов операций, направленных на уменьшение объема желудка или изменение анатомии желудочно-кишечного тракта для ограничения поступления и всасывания пищи:
- Лапароскопическое регулируемое бандажирование желудка предполагает наложение специального кольца, уменьшающего его объем, а также способствующего снижению количества принимаемой пищи.
- Лапароскопическая продольная резекция желудка заключается в удалении его части, что уменьшает вместимость и влияет на гормональную регуляцию аппетита.
- Лапароскопическое гастрошунтирование создаёт обходной путь для пищи, исключая из процесса переваривания часть желудка и тонкой кишки, что приводит к снижению калорийности усваиваемого рациона.
- Билиопанкреатическое шунтирование с выключением двенадцатиперстной кишки направлено на значительное ограничение всасывания питательных веществ за счёт изменения прохождения пищевого комка по кишечнику.
Профилактика повторного набора массы тела
Длительное поддержание сниженной массы тела представляет собой сложную задачу, поскольку организм стремится восстановить исходный вес за счёт физиологических адаптаций. Для профилактики повторного набора массы тела рекомендуется:
- регулярное взвешивание,
- соблюдение низкокалорийной диеты,
- поддержание физической активности,
- участие в программах, направленных на изменение образа жизни [1, 10].
В отдельных случаях для стабилизации массы тела требуется длительная фармакотерапия или повторное хирургическое вмешательство.
Алгоритм лечения ожирения
Список литературы
- Клинические рекомендации Общественной организации «Российская ассоциация эндокринологов» и Общественной организации «Общество бариатрических хирургов «Ожирение», М.: 2024
- Bray M. S. [и др.]. NIH working group report—using genomic information to guide weight management: From universal to precision treatment // Obesity. 2016. № 1 (24). C. 14–22.
- Perreault L. [и др.]. Obesity: Genetic contribution and pathophysiology [Электронный ресурс] // UpToDate. URL: https://www.uptodate.com/contents/obesity-genetic-contribution-and-pathophysiology (Дата обращения: 13.03.2025).
- Şanlı E., Kabaran S. Maternal Obesity, Maternal Overnutrition and Fetal Programming: Effects of Epigenetic Mechanisms on the Development of Metabolic Disorders // Current Genomics. 2019. № 6 (20). C. 419–427.
- Mozaffarian D. [и др.]. Changes in Diet and Lifestyle and Long-Term Weight Gain in Women and Men // New England Journal of Medicine. 2011. № 25 (364). C. 2392–2404.
- Busebee B. [и др.]. Obesity: A Review of Pathophysiology and Classification // Mayo Clinic Proceedings. 2023. № 12 (98). C. 1842–1857.
- Bastard J.-P. [и др.]. Recent advances in the relationship between obesity, inflammation, and insulin resistance // European Cytokine Network. 2006. № 1 (17). C. 4–12.
- Zhi C. [и др.]. Connection between gut microbiome and the development of obesity // European Journal of Clinical Microbiology & Infectious Diseases. 2019. № 11 (38). C. 1987–1998.
- Heymsfield S. B., Wadden T. A. Mechanisms, Pathophysiology, and Management of Obesity // New England Journal of Medicine. 2017. № 3 (376). C. 254–266.
- Perreault L. [и др.]. Obesity in adults: Overview of management [Электронный ресурс] // UpToDate. URL: https://www.uptodate.com/contents/obesity-in-adults-overview-of-management (Дата обращения: 13.03.2025).
Описание проверено экспертом
Статьи по теме Кардиология
- Инфекционный эндокардит
- Хроническая сердечная недостаточность
- Миокардит
- Синдром слабости синусового узла
- Атриовентрикулярная блокада
- Внутрижелудочковая блокада
- Митральный стеноз
- Гипертрофическая кардиомиопатия
- Внезапная остановка сердца
- Острый инфаркт миокарда
- Желудочковая тахикардия
- Тромбоэмболия легочной артерии
- Акушерская тромбоэмболия
Болезни в статье:
- E10-E14 Сахарный диабет
- E03.9 Гипотиреоз неуточненный
- E24 Синдром Иценко-Кушинга
- F50 Расстройства приема пищи
- I10-I15 Болезни, характеризующиеся повышенным кровяным давлением
- I21 Острый инфаркт миокарда
- G47.3 Апноэ во сне
- K80 Желчно-каменная болезнь [холелитиаз]
- B15-B19 Вирусный гепатит
- E22.1 Гиперпролактинемия
- E21.1 Вторичный гиперпаратиреоз, не классифицированный в других рубриках
- I20-I25 Ишемическая болезнь сердца
- I50 Сердечная недостаточность
- B98.0 Helicobacter pylori [H. рylori] в качестве причины болезней, классифицированных в других рубриках
- K85 Острый панкреатит
- K90 Нарушения всасывания в кишечнике
- I20-I25 Ишемическая болезнь сердца
- I50.0 Застойная сердечная недостаточность
- E05 Тиреотоксикоз [гипертиреоз]
- H40.2 Первичная закрытоугольная глаукома
- N40 Гиперплазия предстательной железы
- C73 Злокачественное новообразование щитовидной железы
- F32 Депрессивный эпизод
- K25 Язва желудка
Фармгруппы в статье:
Оцените статью:
- Избыточная масса тела
- Избыточный вес
- Снижение избыточной массы тела
- Ожирение или избыточная масса тела
- Конституциональная склонность к ожирению
- Повышенная масса тела
- Склонность к полноте
- Предрасположенность к полноте
- Экзогенно-конституциональное ожирение
- Адипоз
Полужирным шрифтом выделены лекарства, входящие в справочники текущего года. Рядом с названием препарата может быть указан ежегодный уровень индекса информационного спроса (показатель, который отражает степень интереса потребителей к информации о лекарстве).
ожирение
избыточная масса тела
ожирение III степени, ожирение (III ст.), ожирение IV степени, ожирение (IV ст.), ожирение (III степень), ожирение (III ст), ожирение (IV степень), ожирение (IV стадия), ожирение (III степени), ожирение (IV степени), ожирение (IV ст), ожирение (III стадия), ожирение, тяжелые формы ожирения, Пациенты с ожирением, ожирение (индекс массы тела более чем 30 кг/м2), ожирение III ст, ожирение IV ст, тяжелая форма ожирения, выраженное ожирение, ожирение с индексом массы тела (ИМТ) 30 кг/м2 и более, ожирение с индексом массы тела менее 30 кг/м2, ожирении (III ст.), ожирении (IV ст.), ожирение III-IV ст., ожирение (индекс массы тела (ИМТ) > 30 кг/м2), ожирения, тяжелая степень ожирения (индекс массы тела > 30), ожирение (индекс массы тела > 30 кг/м2), ожирение с индексом массы тела > 30 кг/м2, ожирение с ИМТ менее 30 кг/м2, ожирении, тяжелое ожирение (индекс массы тела > 30 кг/м2), ожирение (индекс массы тела менее 30 кг/м2), выраженным ожирением, ожирение с индексом массы тела (ИМТ) >30 кг/м2, ожирение (индекс массы тела < 30 кг/м2), ожирение (индекс массы тела более 30 кг/м2, рассчитываемый как отношение массы тела в килограммах к квадрату роста в метрах), страдающих ожирением, вторичное ожирение, ожирение с индексом массы тела [ИМТ] 30 кг/м2 и более, ожирением, ожирение с индексом массы тела (ИМТ) > 30 кг/м2), ожирение III-IV стадии, ожирение с ИМТ 30 кг/м2 и более, наличие органических причин ожирения, ожирение с индексом массы тела более 30 кг/м2, избыточная масса тела, лишним весом, избыточной массой тела, избыточная масса тела (ИМТ ≤30 кг/м2), тяжелые формы избыточной массы тела (соотношение масса тела/рост более 200 %), избыточная масса тела с индексом массы тела менее 30 кг/м2,


