L28.1 Почесуха узловатая, МКБ-10
Отредактировано: 28.02.2025
Узловатая почесуха
Определение
Узловатая почесуха (УП, Prurigo nodularis, крапивница папулезная стойкая, узловатая почесуха Гайда) – хроническое рецидивирующее полиэтиологическое заболевание из группы нейроаллергодерматозов, при котором на коже образуются полушаровидные или округлые плотные папулы и узлы, резко выступающие над ее поверхностью [1]. Крайне интенсивный приступообразный зуд нередко приводит к нейропсихиатрическим расстройствам, значительно повышая риск депрессии, тревожности, суицидальных идей и самоповреждающего поведения [2].
Этиология и патогенез
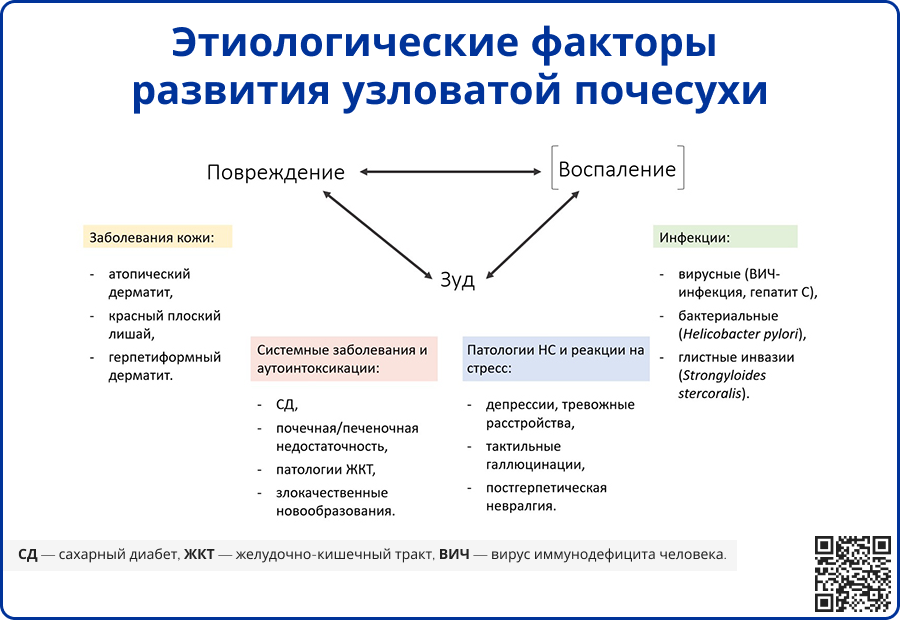
Источник: Mullins T. B. et al. Prurigo Nodularis.[Updated 2024 Mar 12] //StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing. – 2024.
Узловатая почесуха представляет собой реакцию кожи, возникающую у некоторых пациентов с хроническим зудом из-за длительного расчесывания. Дерматологические, системные, неврологические и психиатрические заболевания, сопровождающиеся выраженным зудом, могут способствовать развитию заболевания [3]. Единичные данные свидетельствуют о связи с инфекционными агентами, такими как вирус гепатита С, Helicobacter pylori, Strongyloides stercoralis, микобактерии, ВИЧ [4]. Однако точный патогенез УП изучен не полностью. Предполагаются следующие механизмы развития заболевания:
- Увеличенное количество нервных волокон в сосочковом слое дермы
Ряд исследований выявил повышенное количество нервных волокон в сосочковом слое дермы. В очагах поражения наблюдается избыточная экспрессия фактора роста нервов (NGF) и рецептора тирозинкиназы A (TrkA), что приводит к повышенной продукции и высвобождению нейропептидов, таких как субстанция P и кальцитонин-ген-связанный пептид (CGRP) [5]. Также установлено, что тучные клетки, выделяющие NGF, находятся в непосредственной близости от нервных волокон, экспрессирующих TrkA [6].
- Нейропатия малых волокон
При УП в дерме обнаруживаются утолщение и гиперплазия С-волокон, что может быть вторичным следствием механического расчесывания и повышенного уровня NGF [7]. Также наблюдается низкая плотность внутриэпидермальных нервных волокон, что может свидетельствовать о наличии сенсорной нейропатии малых волокон. Функция нейронов при УП также изменяется: наблюдаются уменьшение нисходящего торможения боли, а также NGF-опосредованная сенсибилизация кожных С-волокон [8].
- Роль Т2-цитокинов и других медиаторов зуда
При УП наблюдается выраженное воспаление, возникающее из-за высвобождения цитокинов Th1-, Th2-, Th17- и Th22-лейкоцитов и активации сигнального пути JAK-STAT.
В контексте Т2-воспаления ключевую роль играют ИЛ-4 и ИЛ-13, которые активируют сенсорные нейроны кожи, способствуя возникновению зуда, и через STAT6 усиливают выработку других провоспалительных цитокинов и IgE [9].
ИЛ-31, пруритогенный цитокин, преимущественно вырабатываемый Th2-клетками, а также другие негистаминовые медиаторы зуда (NGF, тимусный стромальный лимфопоэтин, эндотелин) обнаружены в пораженных участках кожи у пациентов с УП. Рецептор ИЛ-31 состоит из двух субъединиц: ИЛ-31RA и онкостатин-M-рецептора-β, которые экспрессируются на сенсорных нейронах, кератиноцитах и миелоидных клетках. ИЛ-31RA, представленный на малых С-волокнах, иннервирующих кожу, является мишенью немолизумаба – гуманизированного моноклонального антитела [10].
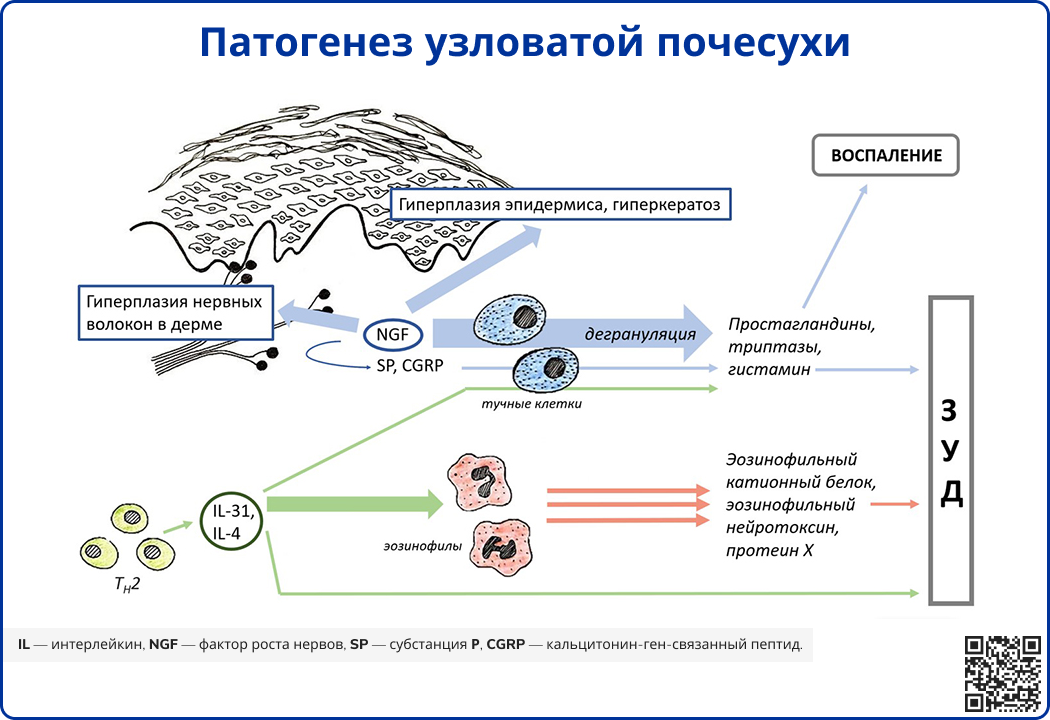
Источники: Labib A. et al. Immunotargets and therapy for prurigo nodularis //ImmunoTargets and therapy. – 2022. – С. 11-21.; Mullins T. B. et al. Prurigo Nodularis.[Updated 2024 Mar 1] //StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing. – 2024.
Клиническая картина
УП проявляется в виде плотных, куполообразных зудящих узлов, размер которых может быть от нескольких миллиметров до нескольких сантиметров. Высыпания чаще всего локализуются симметрично на разгибательных поверхностях рук и ног, а также на туловище. Узлы могут сливаться с основным тоном кожи или быть эритематозными либо коричнево-черного цвета, а их количество может достигать нескольких сотен.
Характерным является поражение разгибательных поверхностей конечностей, однако могут также вовлекаться верхняя часть спины, живот, крестцовая область. Зона середины верхней части спины, труднодоступная для расчесывания, обычно остается интактной – это явление называется «знак бабочки». Ладони, подошвы, лицо, сгибательные поверхности поражаются крайне редко [1].
Зуд при УП выраженный и мучительный, носит приступообразный, спорадический или постоянный характер. Он нередко усиливается под воздействием тепла, потоотделения или раздражения одеждой. В большинстве случаев причина зуда остается неизвестной. У некоторых пациентов первопричиной зуда могут быть сопутствующие кожные болезни, такие как атопический дерматит (на его фоне развивается почесуха Бенье) или ксероз. В редких случаях узловатая почесуха выступает первым проявлением системного заболевания, например, ВИЧ-инфекции, микобактериальной, паразитарной инфекции или лимфомы [11-14].
Диагностика
Анализ жалоб и физикальное обследование
Диагностика узловатой почесухи начинается с тщательного анализа жалоб пациента и сбора анамнеза. Уточняется длительность, характер зуда, связь с внешними и внутренними факторами, эффективность ранее применяемых методов лечения. Физикальное обследование направлено на выявление типичных кожных изменений: плотных узелков и гиперпигментации. Локализация поражений, симметричность высыпаний, наличие вторичных изменений кожи также учитываются при постановке диагноза. Дополнительно оценивается общее состояние кожи, наличие сопутствующих дерматологических, неврологических и системных заболеваний [1].
Лабораторные исследования
Лабораторная диагностика проводится для выявления возможных причин хронического зуда, дифференциальной диагностики кожных заболеваний и оценки противопоказаний к системной терапии. Пациентам рекомендуется проведение общего и биохимического анализов крови, а также общего анализа мочи для выявления признаков воспаления, анемии, эозинофилии или метаболических нарушений. Для исключения паразитарных инвазий, которые могут иметь связь с развитием УП, назначают исследование кала на яйца и личинки гельминтов (токсокароз, стронгилоидоз), серологическое исследование на антитела к паразитам (лямблиям, аскаридам, описторхисам). Также исключают вирусные инфекции, включая ВИЧ-инфекцию и вирусные гепатиты. При подозрении на чесотку выполняется микроскопическое исследование соскоба кожи. Детям рекомендуется определение уровня специфических IgE к аллергенам различного происхождения, так как фактором, провоцирующим развитие УП, может быть сенсибилизация к пищевым, лекарственным или бытовым аллергенам. При атипичной клинической картине возможно проведение гистологического исследования биоптата кожи для исключения поражений кожи другого генеза, таких как лимфомы кожи или васкулиты [1].
Дополнительные консультации специалистов
Пациентам с признаками тревожных расстройств, депрессии или психогенного зуда рекомендуется консультация психиатра для коррекции эмоционального состояния. При наличии нарушений сна, нередко возникающих у пациентов с УП на фоне упорного зуда, требуется осмотр невролога. При подозрении на аллергическую природу узловатой почесухи может потребоваться консультация аллерголога-иммунолога. При наличии признаков паразитарной инвазии или патологии желудочно-кишечного тракта рекомендован осмотр гастроэнтеролога [1, 15].
Лечение
Основная цель лечения УП – разрыв порочного круга «зуд-расчесывание» путем применения местных и системных препаратов, а также с помощью обучения пациента основным методам контроля зуда.
Общие рекомендации
Пациентам рекомендуется коротко стричь ногти, носить одежду с длинными рукавами, перчатки, а также закрывать узелки повязками. Важно использовать мягкие очищающие средства во время гигиенических процедур и регулярно наносить эмоленты для предотвращения сухости кожи. Для уменьшения зуда применяют лосьоны с ментолом и камфорой, а также каламин. Рекомендуется избегать перегрева, излишней потливости и психоэмоционального стресса, поскольку эти факторы могут усугублять зуд [15].
Местная и инъекционная терапия
Основой местного лечения являются сильнодействующие топические глюкокортикостероиды (тГКС), например, клобетазол в виде мази, наносимой под окклюзионные повязки на ночь в течение 2-4 недель. Также возможно введение ГКС инъекционно внутрь узелков для уменьшения их размера, а также снижения интенсивности зуда. Системная терапия ГКС применяется только при упорном течении заболевания, её продолжительность ограничена из-за развития побочных эффектов, характерных для этого класса препаратов. В качестве альтернативы тГКС используются топические Н1-антигистаминные средства (дифенгидрамин в виде геля), топические ингибиторы кальциневрина (такролимус, пимекролимус), а также аналоги витамина D (кальципотриол). Локальное применение капсаицина и низкоконцентрированного ментола (<5%) также может облегчить симптомы [1, 15].
Антигистаминные препараты и ингибиторы лейкотриенов
Для контроля зуда могут применяться неседативные антигистаминные препараты в высоких дозах в течение дня в сочетании с седативными антигистаминными средствами перед сном [1].
Фототерапия и лазерное лечение
Фототерапия, включая PUVA (псорален-UVА), узкополосный UVB, а также эксимерный лазер (308 нм), способствует улучшению состояния кожи. Узкополосная UVB-фототерапия при средней суммарной дозе 23,88-26,00 Дж/см² приводит к выраженному уменьшению узелков. Эксимерный лазер продемонстрировал большую эффективность по сравнению с тГКС [15].
Системные иммуносупрессанты
При тяжелых и резистентных формах заболевания можно рассмотреть применение системных иммуносупрессантов (циклоспорин, метотрексат), хотя их эффективность не подтверждена рандомизированными исследованиями [15].
Современные и экспериментальные методы лечения
Талидомид, обладая иммуномодулирующими и нейротоксическими свойствами, может способствовать улучшению состояния при УП, однако его применение ограничено риском периферической нейропатии [16]. Леналидомид, как более безопасный аналог талидомида, также продемонстрировал эффективность [17]. Некоторые антидепрессанты, включая селективные ингибиторы обратного захвата серотонина и трициклические антидепрессанты, а также анксиолитики (гидроксизин), могут быть рекомендованы при хроническом зуде, особенно у пациентов с психогенными компонентами [1]. Опиоидные антагонисты, такие как налтрексон и налоксон, подавляют зуд за счет ингибирования μ-опиоидных рецепторов. Перспективным направлением является использование антагонистов нейрокинина-1 (NK1r), таких как апрепитант и серлопитант, блокирующих передачу зуда через субстанцию P [18]. Единственный генно-инженерный биологический препарат, одобренный в России для лечения узловатой почесухи, – дупилумаб, блокатор альфа-субъединицы рецептора ИЛ-4 и ИЛ-13 [1]. Также рассматривается возможность применения немолизумаба, моноклонального антитела к рецептору ИЛ-31, однако его эффективность при УП пока исследуется [15].
Список литературы
- Клинические рекомендации Российского общества дерматовенерологов и косметологов "Почесуха", М.: 2020
- Jiang W. et al. Depression, anxiety and suicidal ideation in prurigo nodularis: a systematic review and meta-analysis //Acta dermato-venereologica. – 2024. – Т. 104. – С. 40677.
- Pereira M. P. et al. European academy of dermatology and venereology European prurigo project: expert consensus on the definition, classification and terminology of chronic prurigo //Journal of the European Academy of Dermatology and Venereology. – 2018. – Т. 32. – №. 7. – С. 1059-1065.
- Boozalis E. et al. Ethnic differences and comorbidities of 909 prurigo nodularis patients //Journal of the American Academy of Dermatology. – 2018. – Т. 79. – №. 4. – С. 714-719. e3.
- Harris B., Harris K., Penneys N. S. Demonstration by S-100 protein staining of increased numbers of nerves in the papillary dermis of patients with prurigo nodularis //Journal of the American Academy of Dermatology. – 1992. – Т. 26. – №. 1. – С. 56-58.
- Liang Y. et al. Histamine‐containing mast cells and their relationship to NGFr‐immunoreactive nerves in prurigo nodularis: a reappraisal //Journal of cutaneous pathology. – 1998. – Т. 25. – №. 4. – С. 189-198.
- Molina F. A. et al. Increased sensory neuropeptides in nodular prurigo: a quantitative immunohistochemical analysis //British Journal of Dermatology. – 1992. – Т. 127. – №. 4. – С. 344-351.
- Yook H. J., Lee J. H. Prurigo nodularis: pathogenesis and the horizon of potential therapeutics //International Journal of Molecular Sciences. – 2024. – Т. 25. – №. 10. – С. 5164.
- Liao V. et al. Prurigo nodularis: new insights into pathogenesis and novel therapeutics //British Journal of Dermatology. – 2024. – Т. 190. – №. 6. – С. 798-810.
- Zhong W. et al. Aberrant expression of histamine-independent pruritogenic mediators in keratinocytes may be involved in the pathogenesis of prurigo nodularis //Acta dermato-venereologica. – 2019. – Т. 99. – №. 6. – С. 579-586.
- Jacob C. I., Patten S. F. Strongyloides stercoralis infection presenting as generalized prurigo nodularis and lichen simplex chronicus //Journal of the American Academy of Dermatology. – 1999. – Т. 41. – №. 2. – С. 357-361.
- Savoia F. et al. Prurigo nodularis as the first manifestation of a chronic autoimmune cholestatic hepatitis //International journal of dermatology. – 2011. – Т. 50. – №. 12.
- Shelnitz L. S., Paller A. S. Hodgkin's disease manifesting as prurigo nodularis //Pediatric dermatology. – 1990. – Т. 7. – №. 2. – С. 136-139.
- Torchia D. et al. Linear IgA disease presenting as prurigo nodularis //British Journal of Dermatology. – 2006. – Т. 155. – №. 2. – С. 479-480.
- Mullins T. B. et al. Prurigo Nodularis.[Updated 2024 Mar 1] //StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing. – 2024.
- Chen M., Doherty S. D., Hsu S. Innovative uses of thalidomide //Dermatologic clinics. – 2010. – Т. 28. – №. 3. – С. 577-586.
- Kanavy H., Bahner J., Korman N. J. Treatment of refractory prurigo nodularis with lenalidomide //Archives of dermatology. – 2012. – Т. 148. – №. 7. – С. 794-796.
- Haas S. et al. Low density of sympathetic nerve fibers relative to substance P-positive nerve fibers in lesional skin of chronic pruritus and prurigo nodularis //Journal of dermatological science. – 2010. – Т. 58. – №. 3. – С. 193-197.
Описание проверено экспертом
Статьи по теме Дерматология
Статьи по теме Иммунология
- Аллергический ринит
- Пищевая аллергия
- Гиперчувствительный пневмонит
- Наследственный ангиоотек
- Крапивница
- Бронхиальная астма
- Атопический дерматит
- Анафилаксия
- Мастоцитоз
- Эозинофильный эзофагит
- Системная красная волчанка
Болезни в статье:
- F32.9 Депрессивный эпизод неуточненный
- L20 Атопический дерматит
- L20.0 Почесуха Бенье
- B20-B24 Болезнь, вызванная вирусом иммунодефицита человека [ВИЧ]
- A31 Инфекции, вызванные другими микобактериями
- B65-B83 Гельминтозы
- C81-C96 Злокачественные новообразования лимфоидной, кроветворной и родственных им тканей
- B78 Стронгилоидоз
- B15-B19 Вирусный гепатит
- B86 Чесотка
- C44 Другие злокачественные новообразования кожи
- L95 Васкулит, ограниченный кожей, не классифицированный в других рубриках
- F41 Другие тревожные расстройства
- G47 Расстройства сна
- G62.9 Полиневропатия неуточненная
Фармгруппы в статье:
- Глюкокортикостероиды
- H1-антигистаминные средства
- Иммунодепрессанты
- Селективные ингибиторы обратного захвата серотонина
- Трициклические антидепрессанты
- Анксиолитики
- Опиоидные ненаркотические анальгетики
Оцените статью:
Полужирным шрифтом выделены лекарства, входящие в справочники текущего года. Рядом с названием препарата может быть указан ежегодный уровень индекса информационного спроса (показатель, который отражает степень интереса потребителей к информации о лекарстве).



